引用本文: 李愷煇, 龍綺婷, 費凌霞, 談慶華, 陳俊喜, 郭強, 胡湘蜀. 一例核磁共振陰性的島葉癲癇治療與分析. 癲癇雜志, 2019, 5(2): 94-102. doi: 10.7507/2096-0247.20190016 復制
島葉為人腦的五大腦葉之一,是唯一被其他腦葉覆蓋在腦組織深部的皮質部分,與邊緣結構一同組成邊緣系統,對人的記憶、學習和情感起著至關重要的作用。島葉與相鄰的腦組織有著復雜的纖維聯系,島葉癲癇的癥狀復雜多樣,被稱為偉大的模仿者(the great mimicker)。島葉癲癇的發作表現,依據癥狀學分類[1],可以表現為運動系統、感覺系統、植物神經系統等單一或多種癥狀,如:腹部先兆、軀體感覺、冷熱感、心率改變,自動運動,復雜運動/舞蹈徐動樣動作,姿勢性強直等。I 型局灶性皮質發育不良(Focal cortical dysplasia,FCD)的 MRI 改變隱匿,常被誤診為核磁共振(MRI)陰性[2]。在評估 MRI 陰性病例時,癥狀學分析尤為重要。現報道一例通過立體定向腦電圖(SEEG)確診為島葉癲癇,術后病理證實為 FCD Ib 型的病例來初步探討癥狀學,并行文獻復習,為相關疾病的診斷治療提供一定參考。
1 病例介紹
1.1 一般情況
患者 女,32 歲,右利手。于 2016 年 4 月 17 日因“發作性意識不清 19 年”于廣東三九腦科醫院就診。患者 13 歲癲癇發作,表現為 1 次全身強直陣攣性發作(GTCS)。15 歲再次發作,表現為自覺雙眼發熱、流淚,喉部不適,繼之意識模糊,四肢、軀干擺動,口角抽搐,持續十余秒緩解;每日發作約 10 次。無癲癇持續狀態史。5、7 歲時各有一次頭部外傷史,無意識障礙。其余個人史、家族史無特殊。起病后曾服用丙戊酸鈉、卡馬西平、拉莫三嗪、托吡酯、左乙拉西坦、奧卡西平、加巴噴丁、苯巴比妥、氯硝西泮、唑尼沙胺等多種藥物,治療無效,入院時服用奧卡西平早晚各 300 mg,拉莫三嗪早晚各 75 mg,加巴噴丁早晚各 300 mg。神經系統查體未見明確定位體征。初步診斷為藥物難治性癲癇,進行系統的術前定位評估。
1.2 I 期評估資料
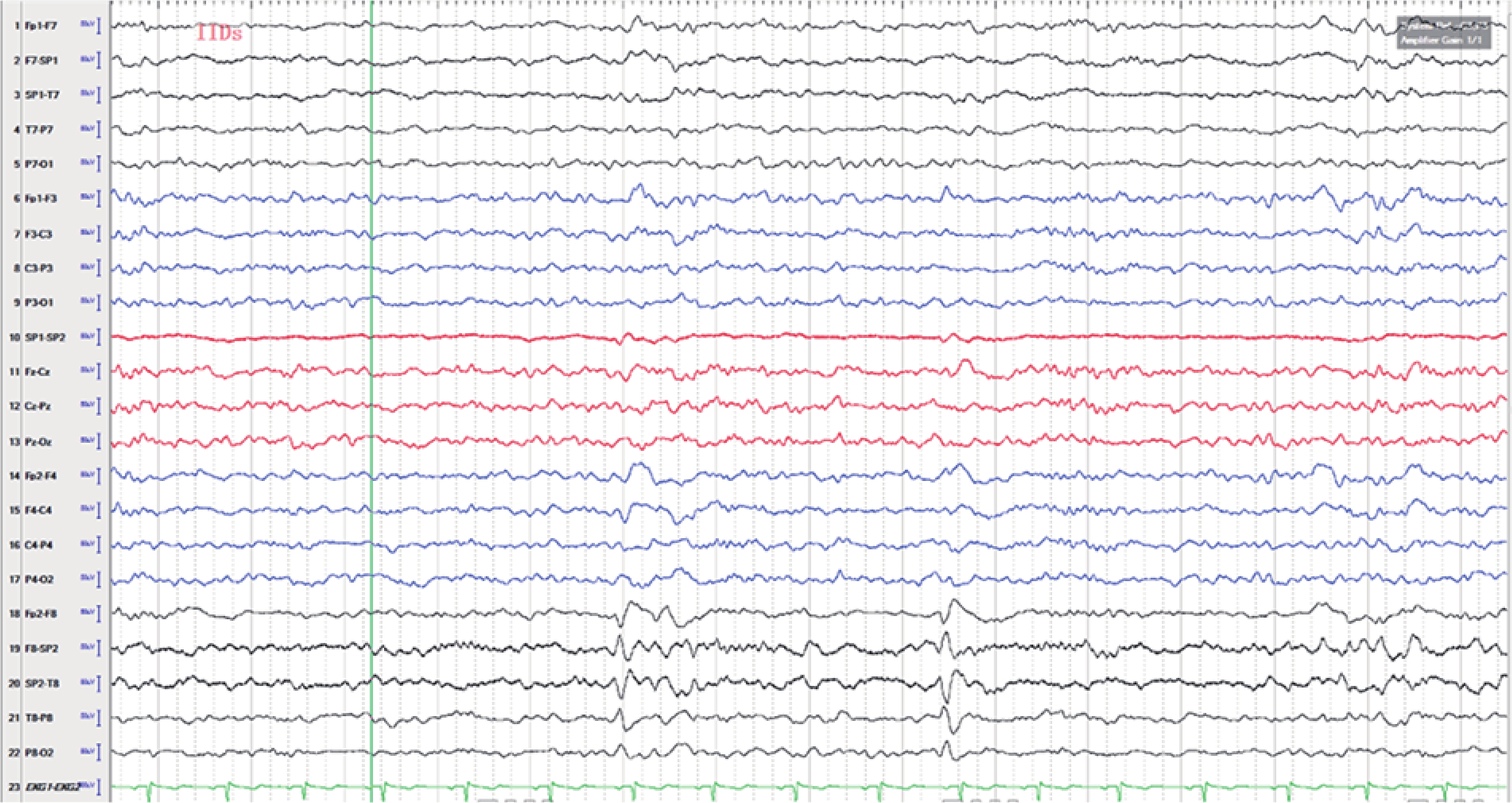
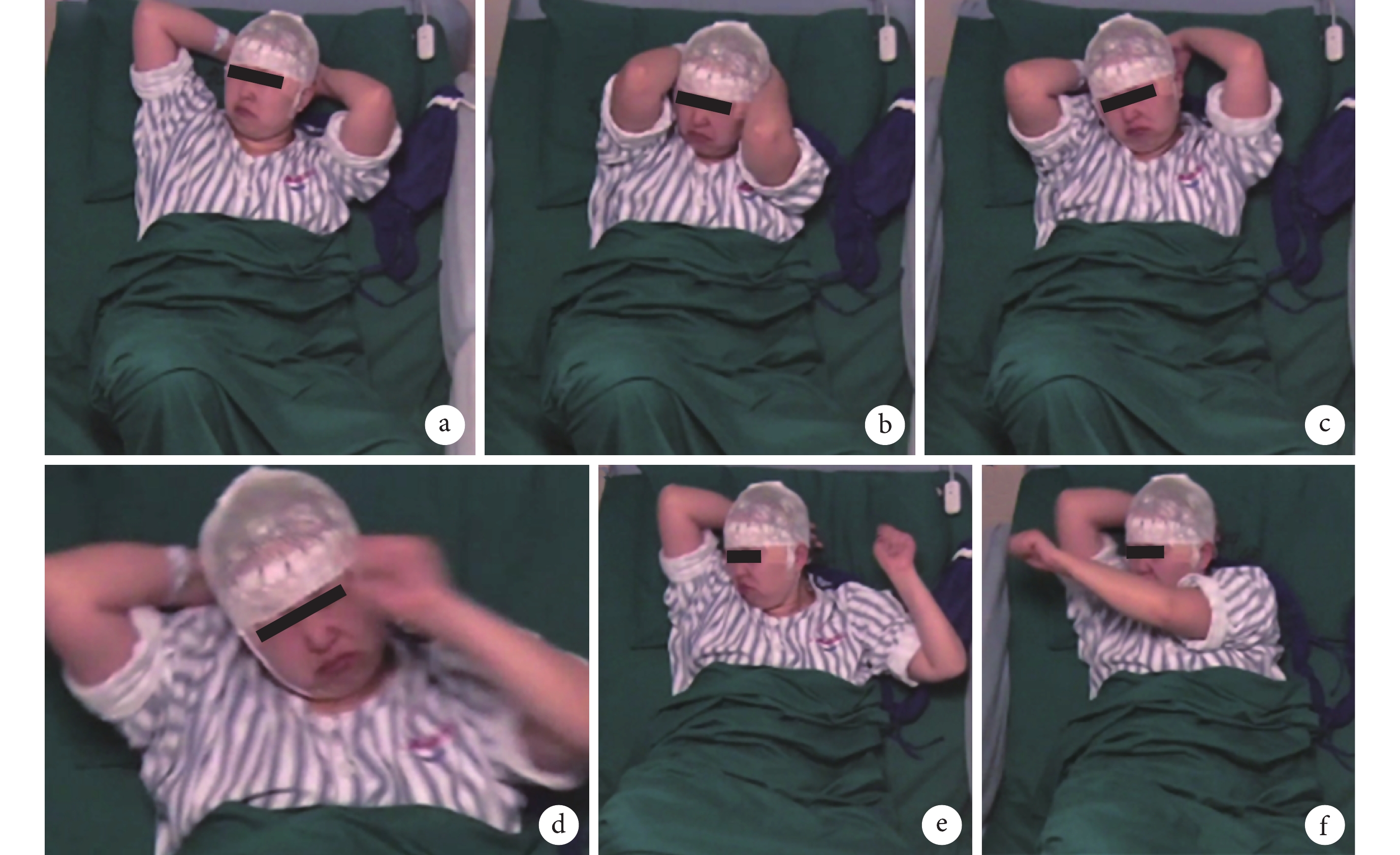
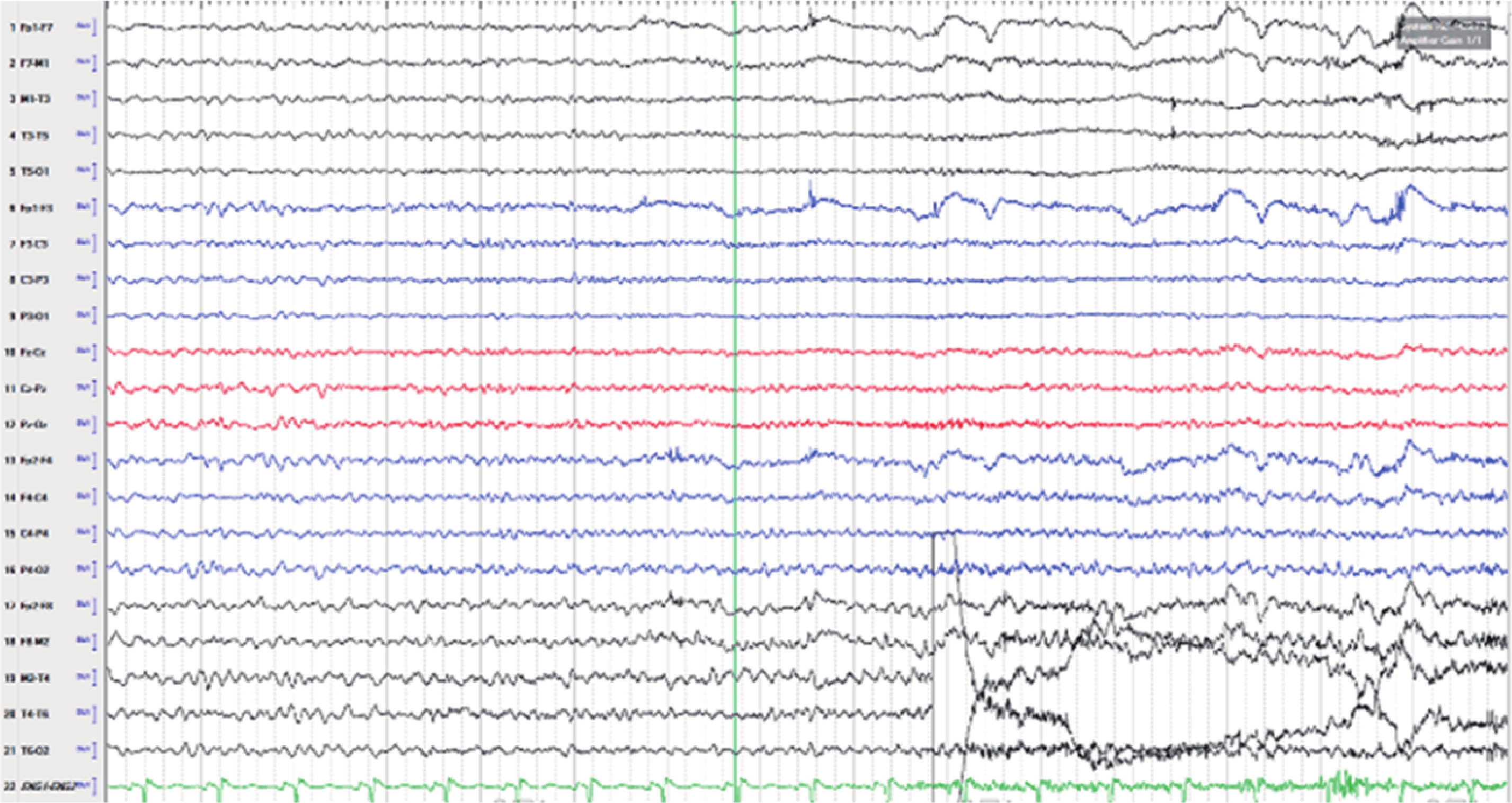
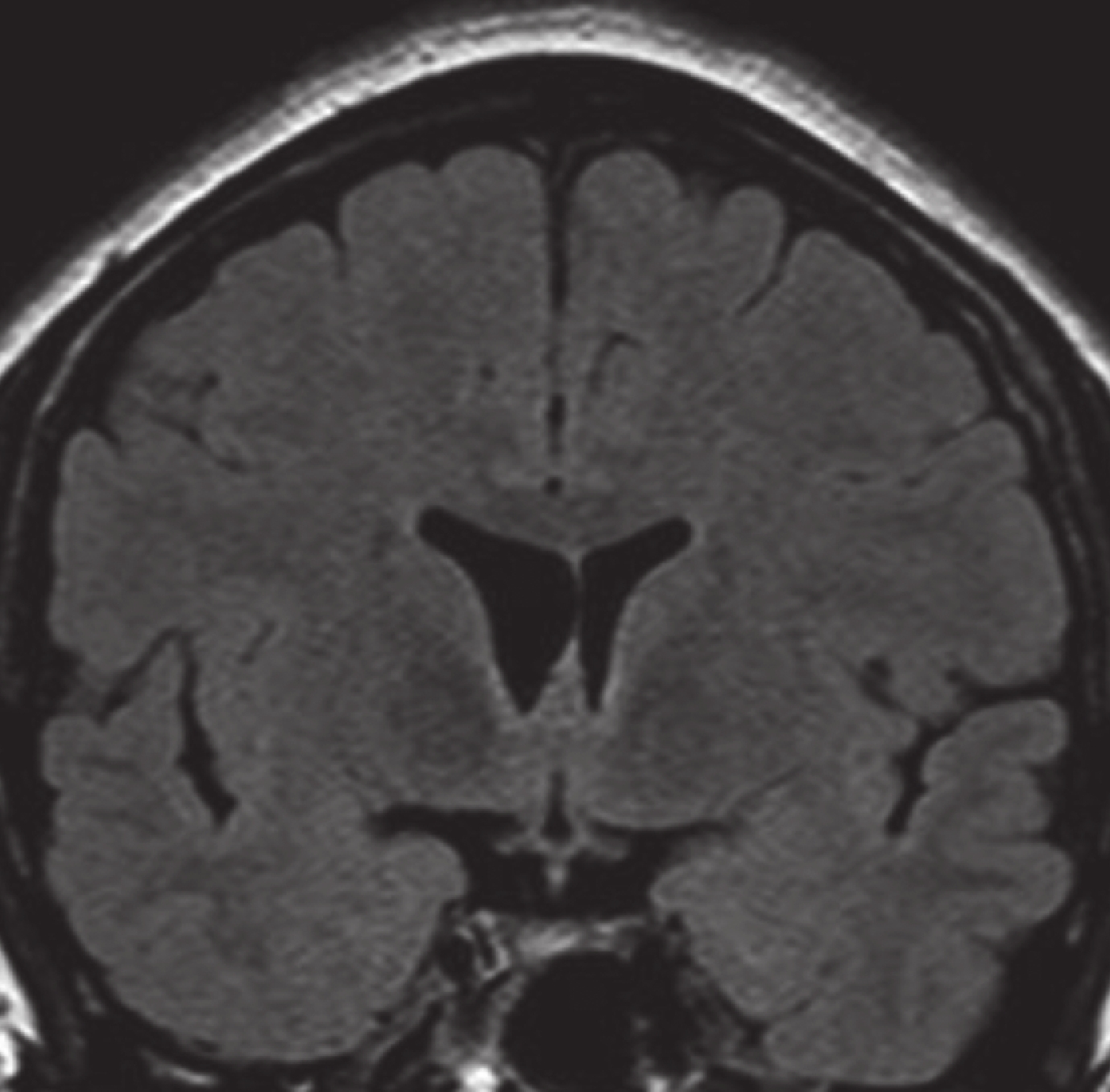
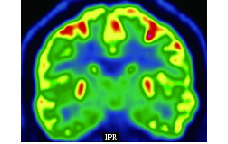
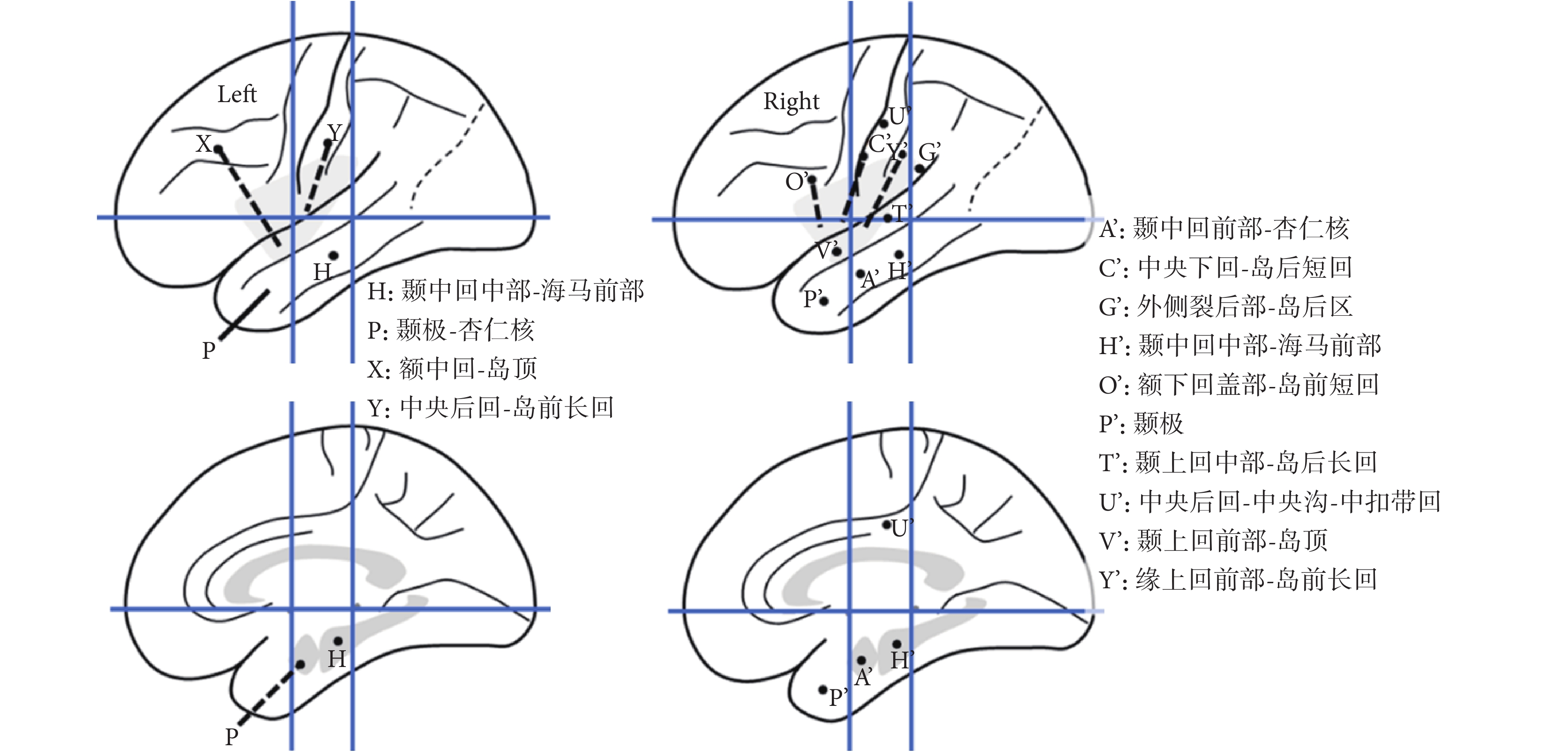
長程視頻腦電圖(VEEG)記錄到發作間歇期:右半球慢波增多(δ-θ 范圍);右半球癲癇樣放電,以右顳區著(圖 1)。發作期癥狀學:先兆(雙眼發熱、流淚、喉部不適)→快速眨眼→手足舞蹈徐動癥→肌張力障礙(面肌、左手)→植物神經癥狀(心動過速),見圖 2;EEG 無明確側向性(圖 3)。腦 MRI(1.5T,T2flair,3 mm/0 mm)未見明確異常(圖 4)。18-氟代脫氧葡萄糖正電子多功能核素斷層掃描(18FDG-PET-CT)見右側顳葉內側、島葉稍低代謝(圖 5)。韋氏智能檢查:全智商/語言/操作/記憶:83/79/90/80。電腦視野檢查正常。診斷為:局灶性癲癇,右側島葉、蓋部可能性大;癥狀學為先兆(雙眼發熱,流淚,喉部不適)→快速眨眼→手足舞蹈徐動癥→肌張力障礙(面肌,左手)→植物神經癥狀(心動過速);病因以 FCD 可能性大。經過我院癲癇中心多學科討論后,建議 SEEG 雙側植入,覆蓋島葉、蓋部、顳葉、額眶區檢測。SEEG 植入方案見圖 6。
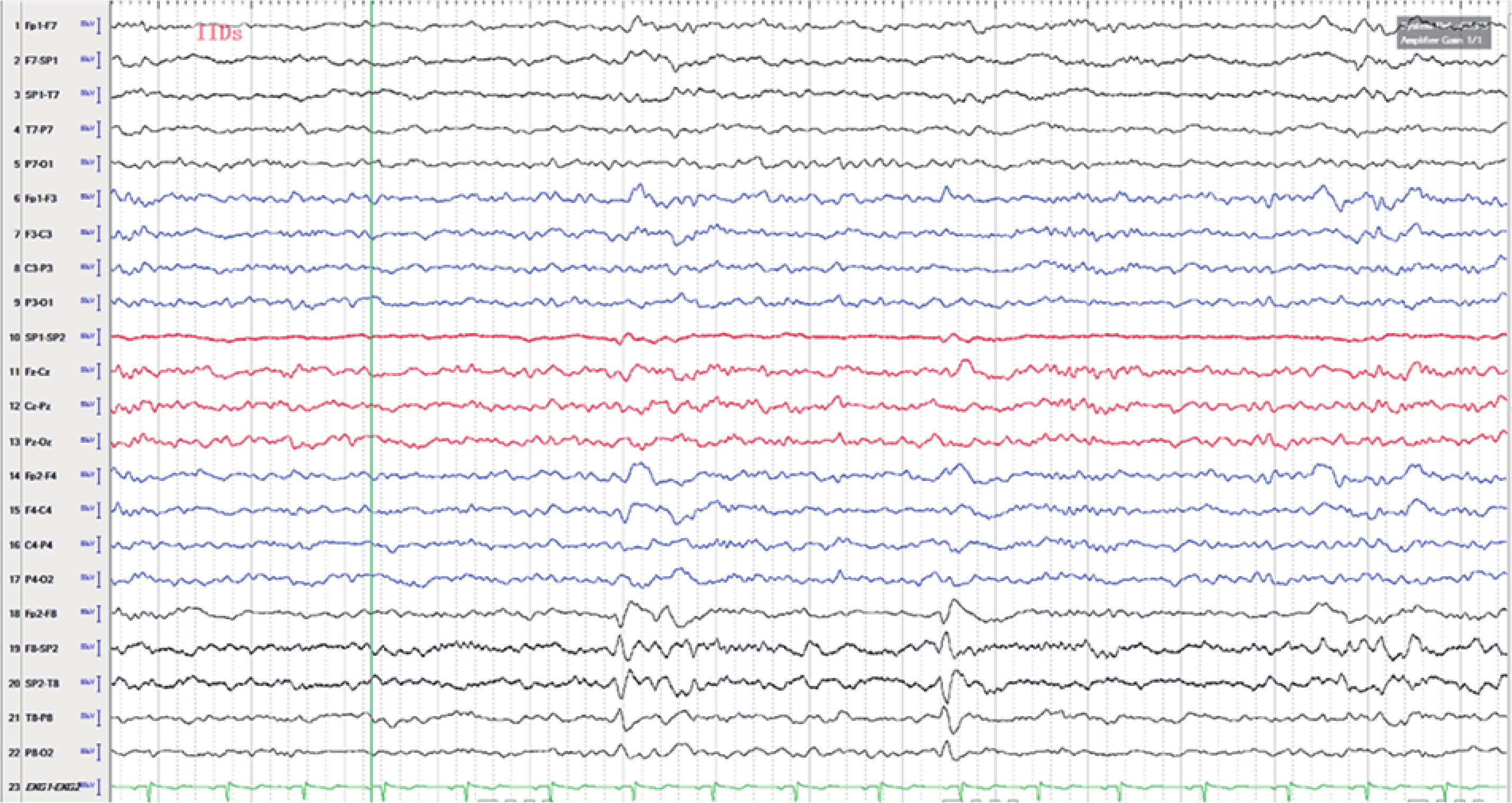 圖1
視頻腦電圖間歇期
Figure1.
Intermittent period of VEEG
圖1
視頻腦電圖間歇期
Figure1.
Intermittent period of VEEG
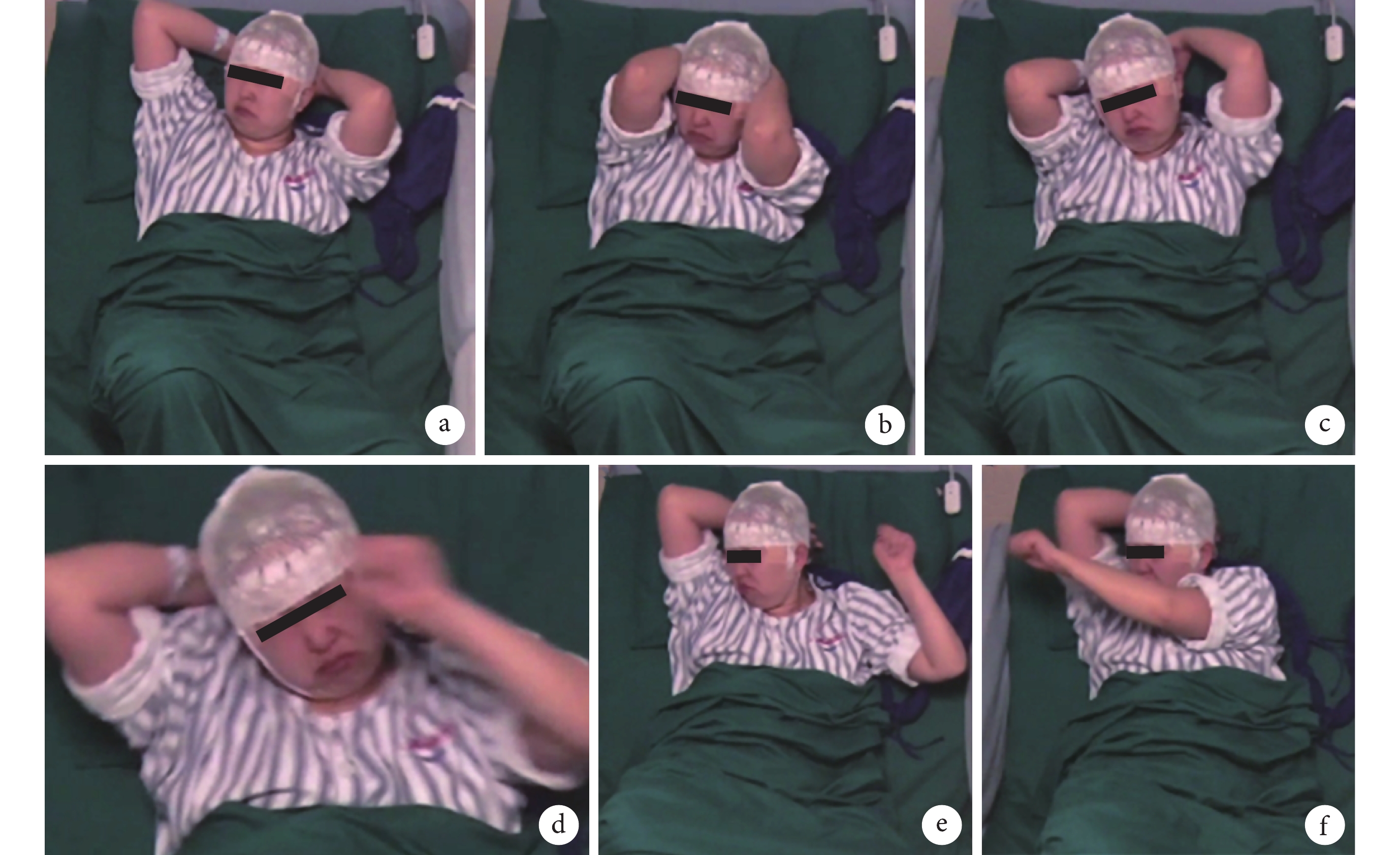 圖2
發作期癥狀學
Figure2.
Semeiology in apocalypse period
圖2
發作期癥狀學
Figure2.
Semeiology in apocalypse period
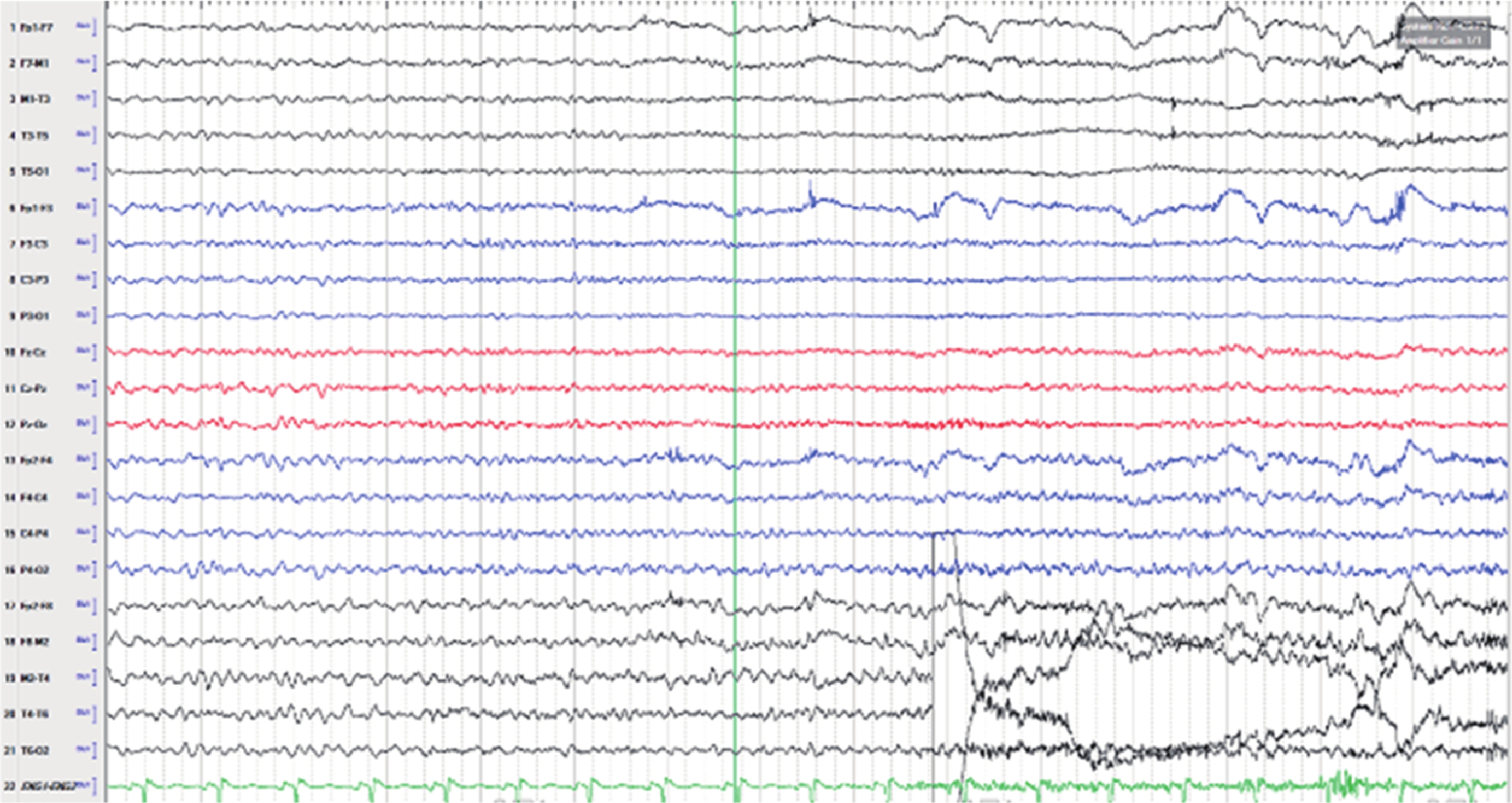 圖3
發作期腦電圖
Figure3.
EEG in apocalypse period
圖3
發作期腦電圖
Figure3.
EEG in apocalypse period
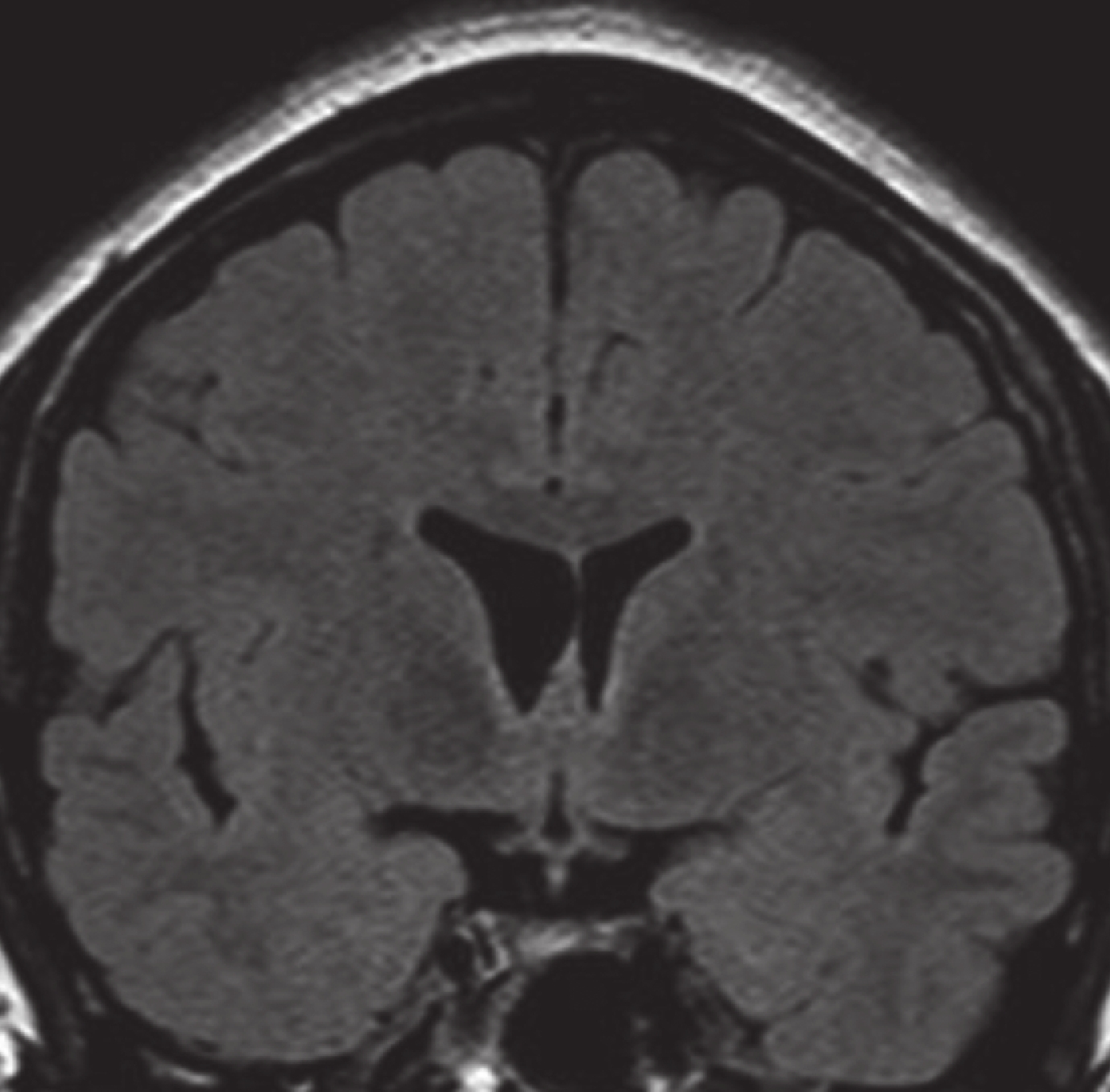 圖4
核磁共振(T2flair)冠狀位
Figure4.
MRI(T2flair)of coronal position
圖4
核磁共振(T2flair)冠狀位
Figure4.
MRI(T2flair)of coronal position
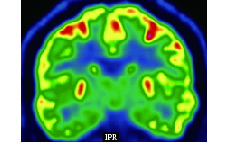 圖5
正電子多功能核素斷層掃描冠狀位
Figure5.
PET of coronal position
圖5
正電子多功能核素斷層掃描冠狀位
Figure5.
PET of coronal position
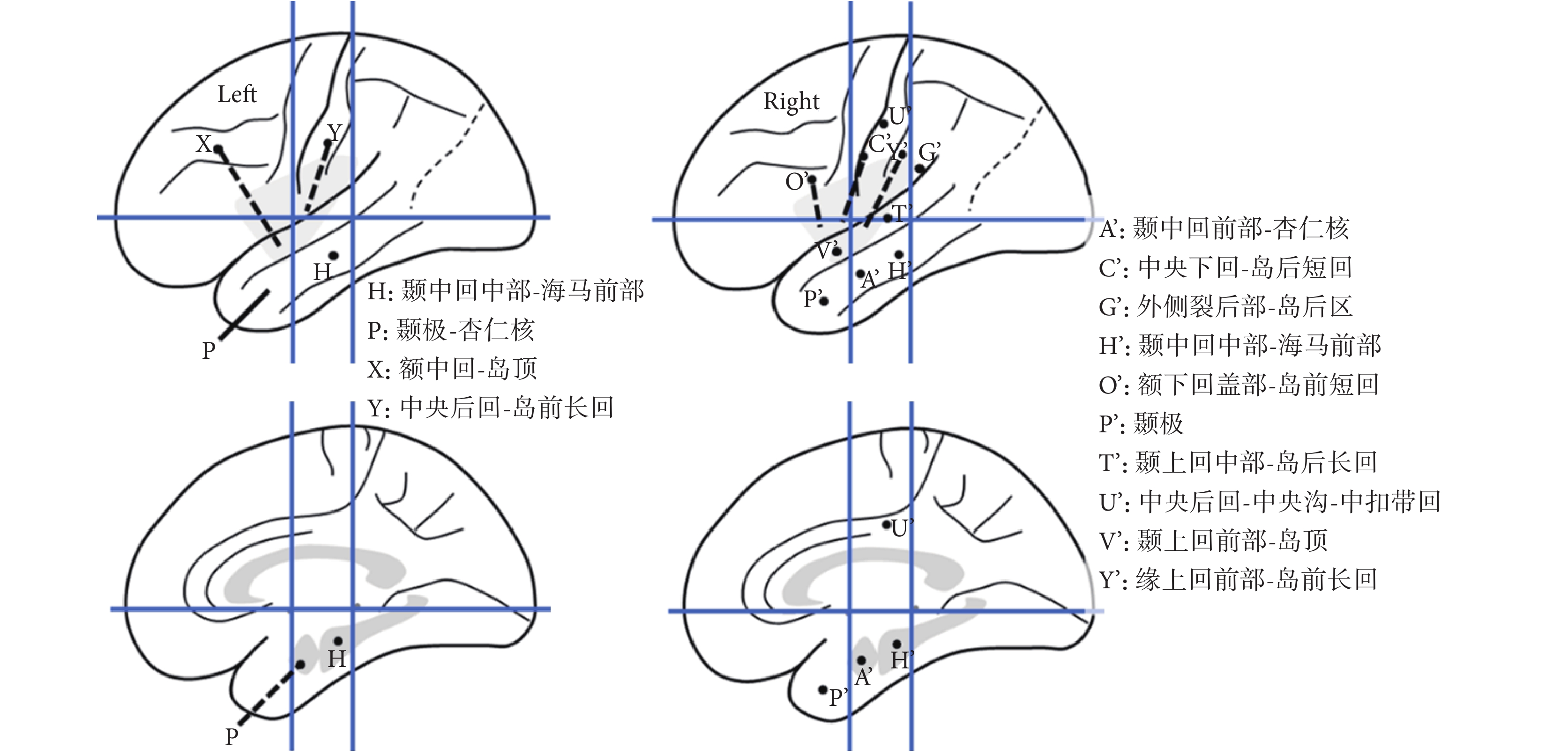 圖6
立體定向腦電圖設計方案
Figure6.
Proposal of SEEG
圖6
立體定向腦電圖設計方案
Figure6.
Proposal of SEEG
1.3 II 期評估資料
SEEG 間歇期放電,分布在右側島葉:島頂(V’1-2)、島前短回(O’1-3)、島后短回(C’1-3),島前長回(Y’1-6)、島后長回(T’1-3);右側顳橫回(T’4-5),見圖 7。
 圖7
立體定向腦電圖間歇期癲癇樣放電
Figure7.
Epileptic discharge in SEEG intermittent period
圖7
立體定向腦電圖間歇期癲癇樣放電
Figure7.
Epileptic discharge in SEEG intermittent period
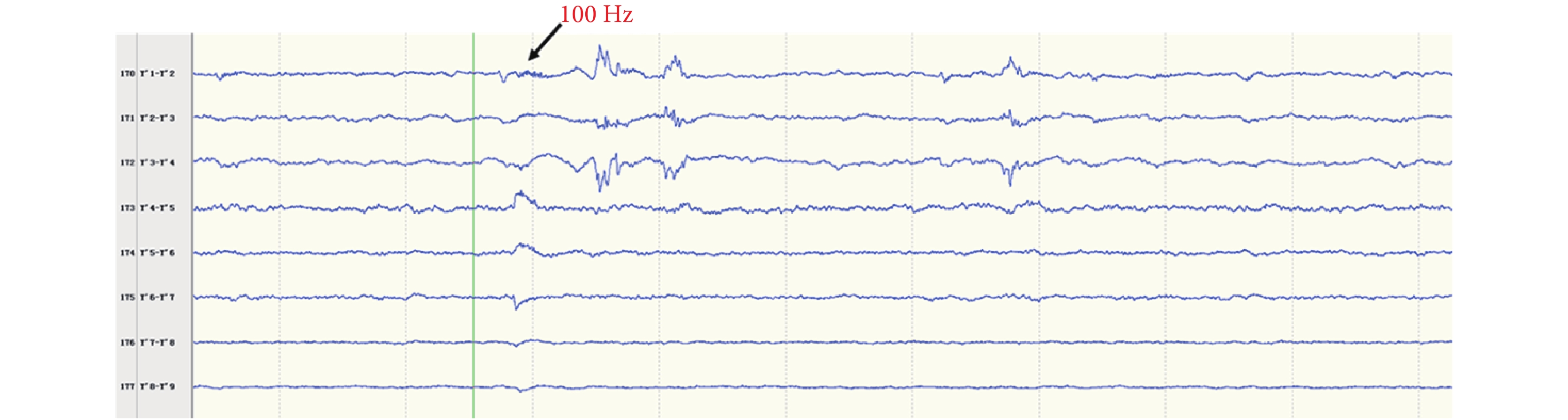
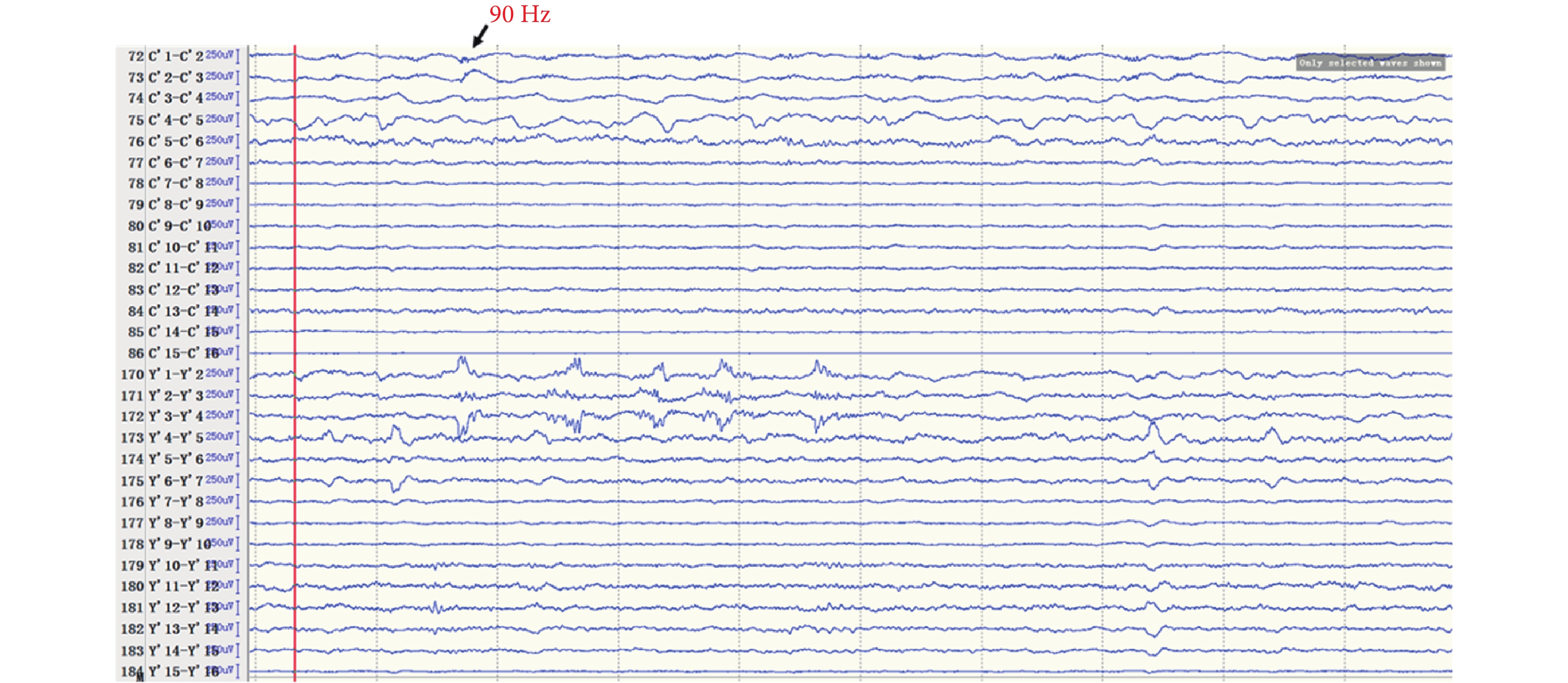
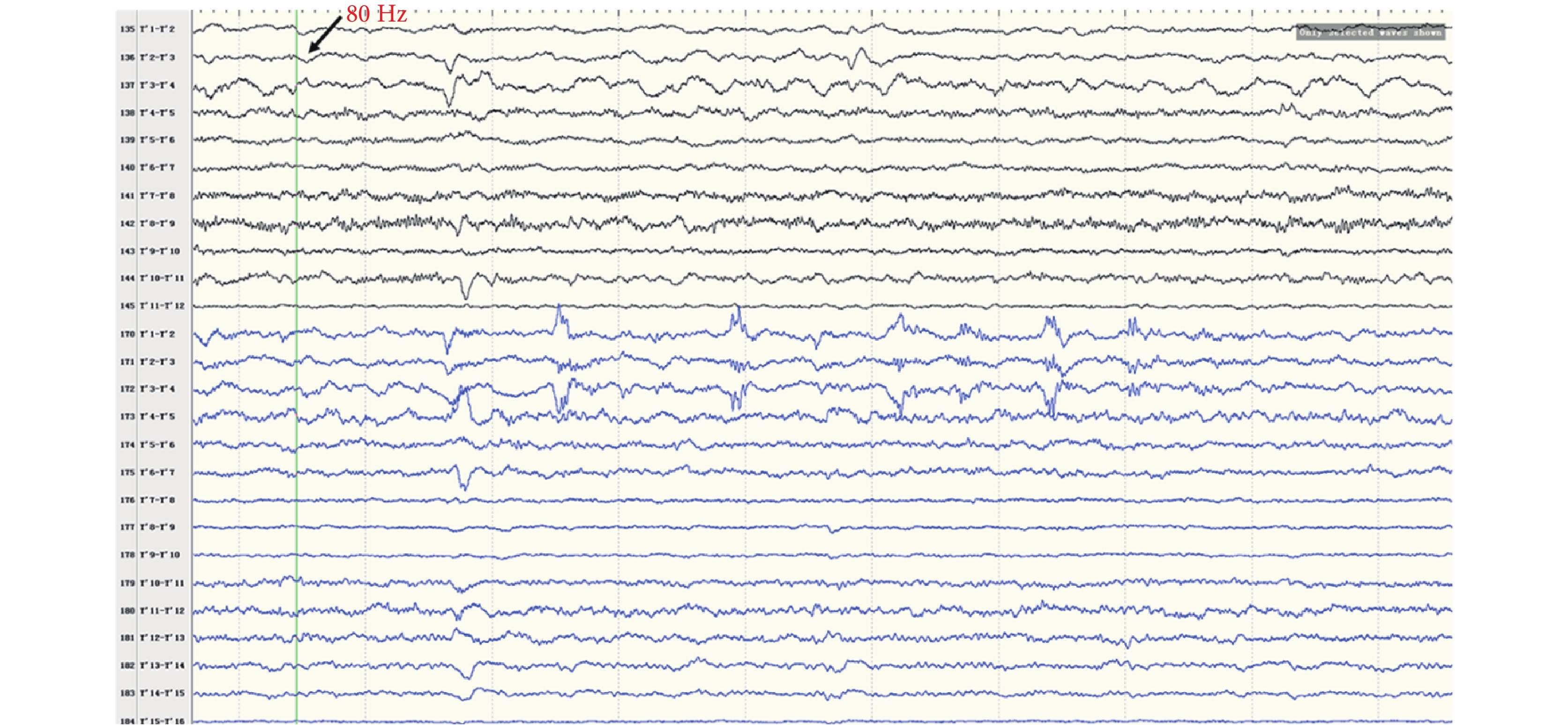
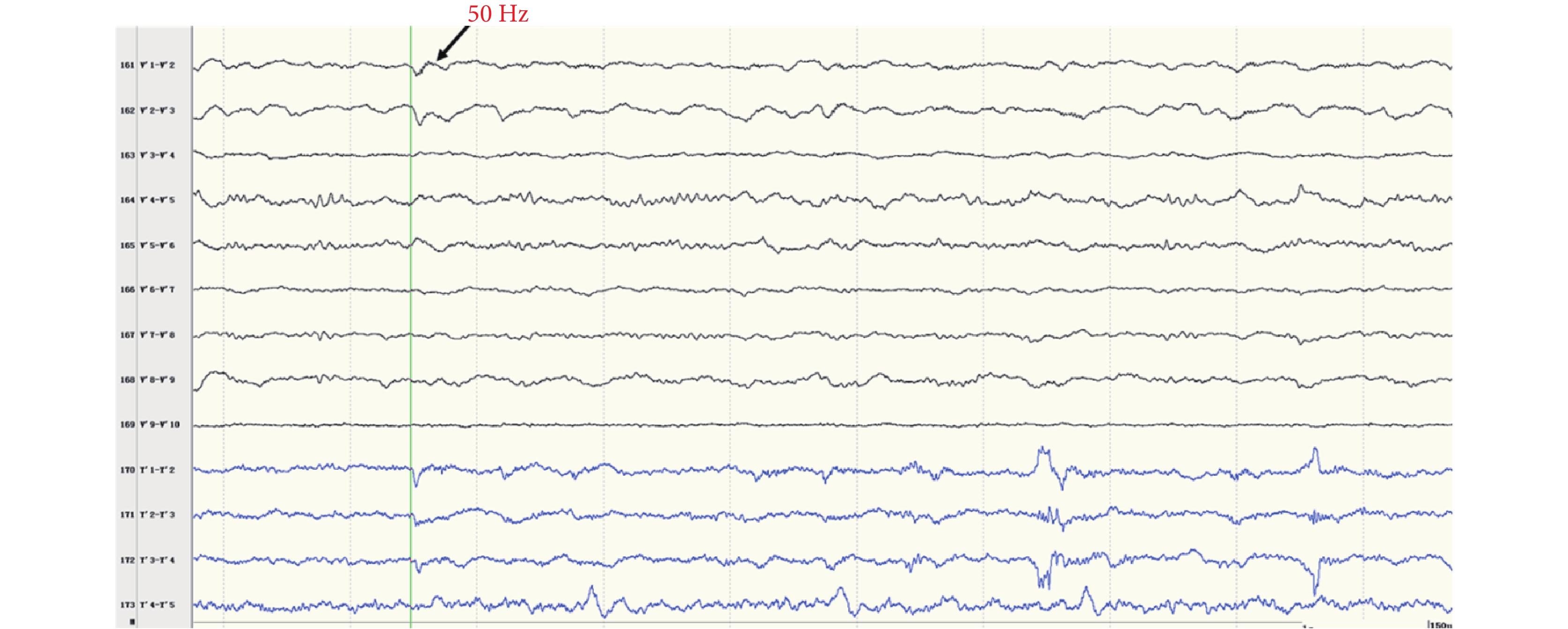
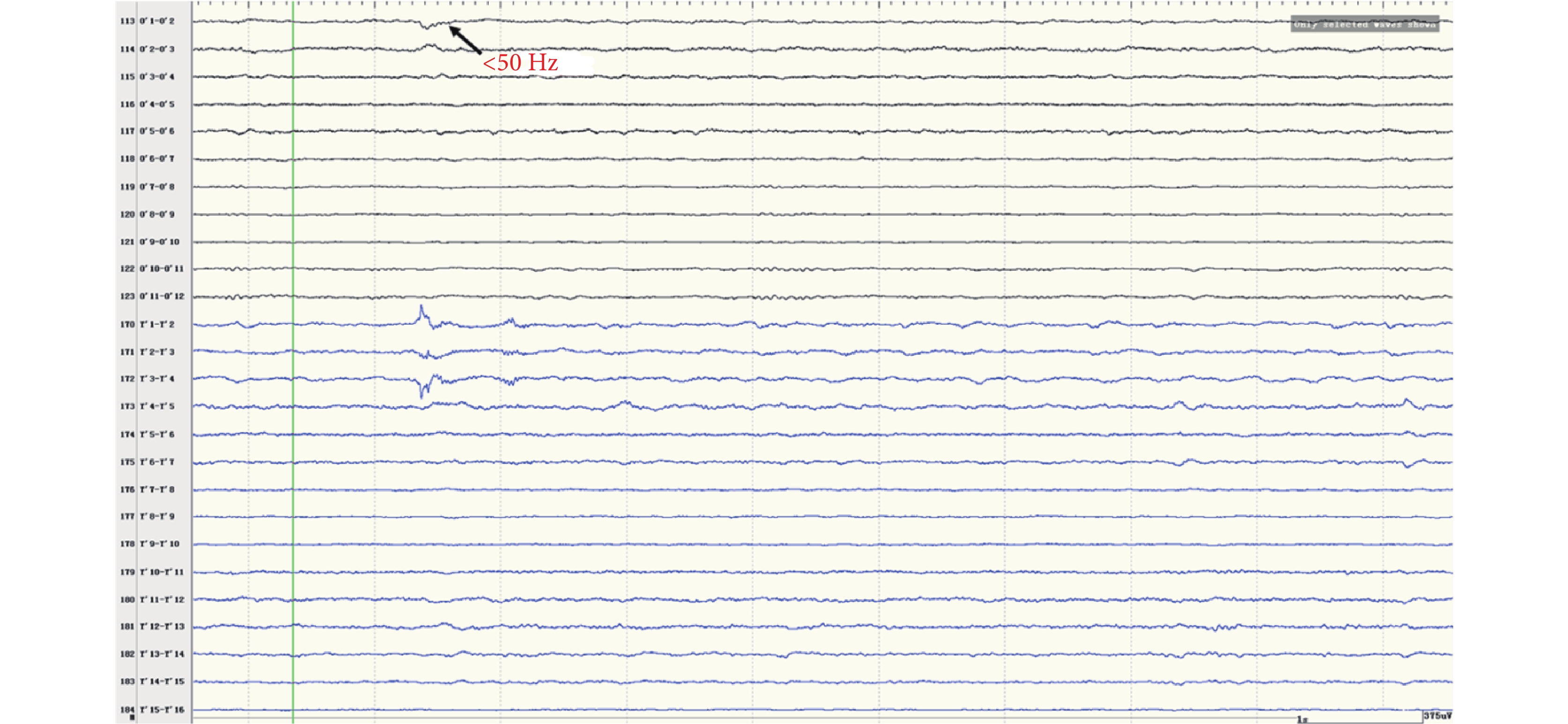
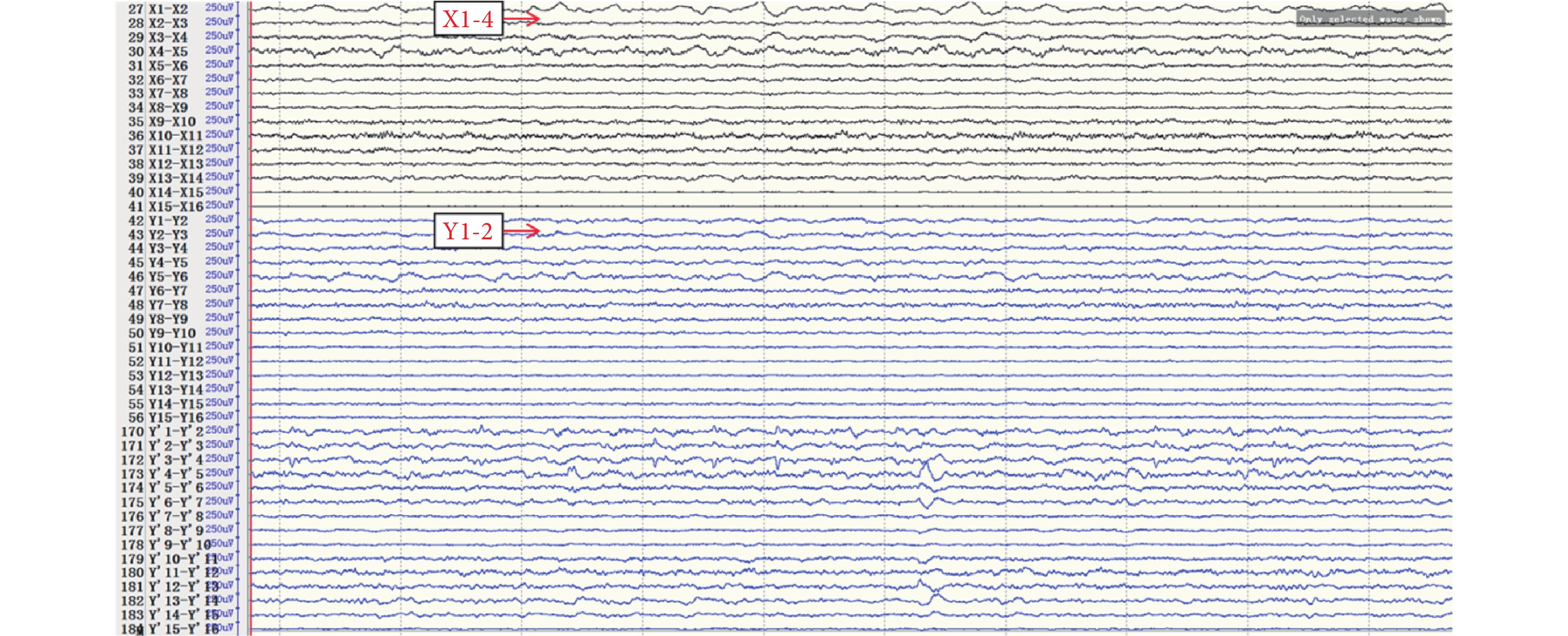
間歇期高頻放電分布情況:第一組:右側島前長回(Y’1-6),最高頻率 100 Hz(圖 8)。右側島后短回(C’1-3),最高頻率 90 Hz(圖 9);與右側島前長回(Y’1-6)同步。右側島后長回(T’1-3)、顳橫回(T’4-5),最高頻率 80 Hz(圖 10);與右側島前長回(Y’1-6)同步。右側島頂(V’1-2),最高頻率 50 Hz(圖 11);與右側島前長回(Y’1-6)同步。右側島前短回(O’1-3),<50 Hz(圖 12);與右側島前長回(Y’1-6)同步。第二組:左側島葉(X1-4、Y1-2)少量放電(圖 13),與右側島前長回(Y’1-6)同步。
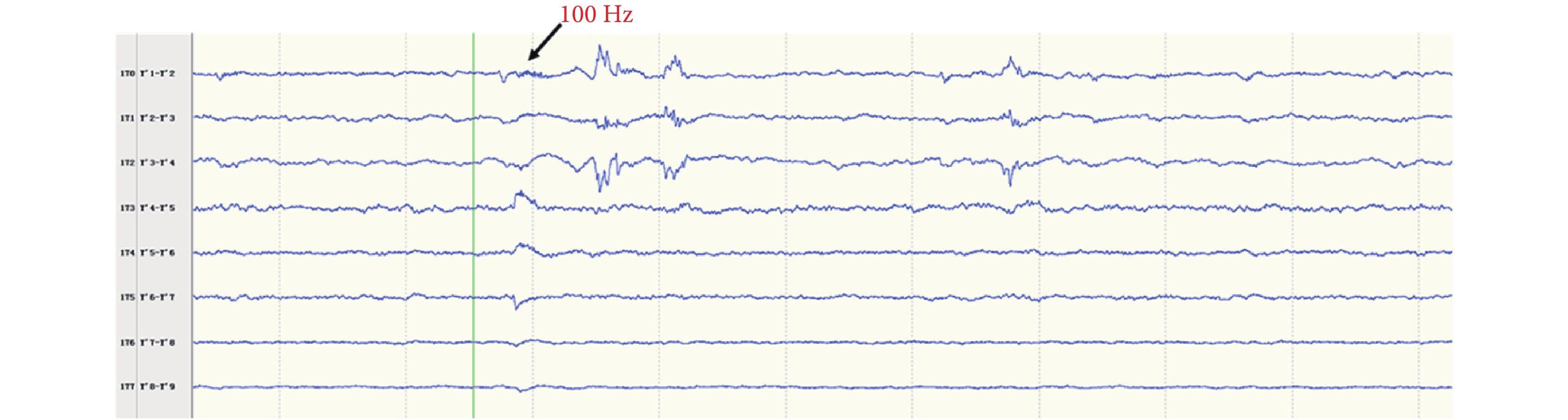 圖8
右側島前長回(Y’)放電
Figure8.
Discharge in right insular lobe (Y’)
圖8
右側島前長回(Y’)放電
Figure8.
Discharge in right insular lobe (Y’)
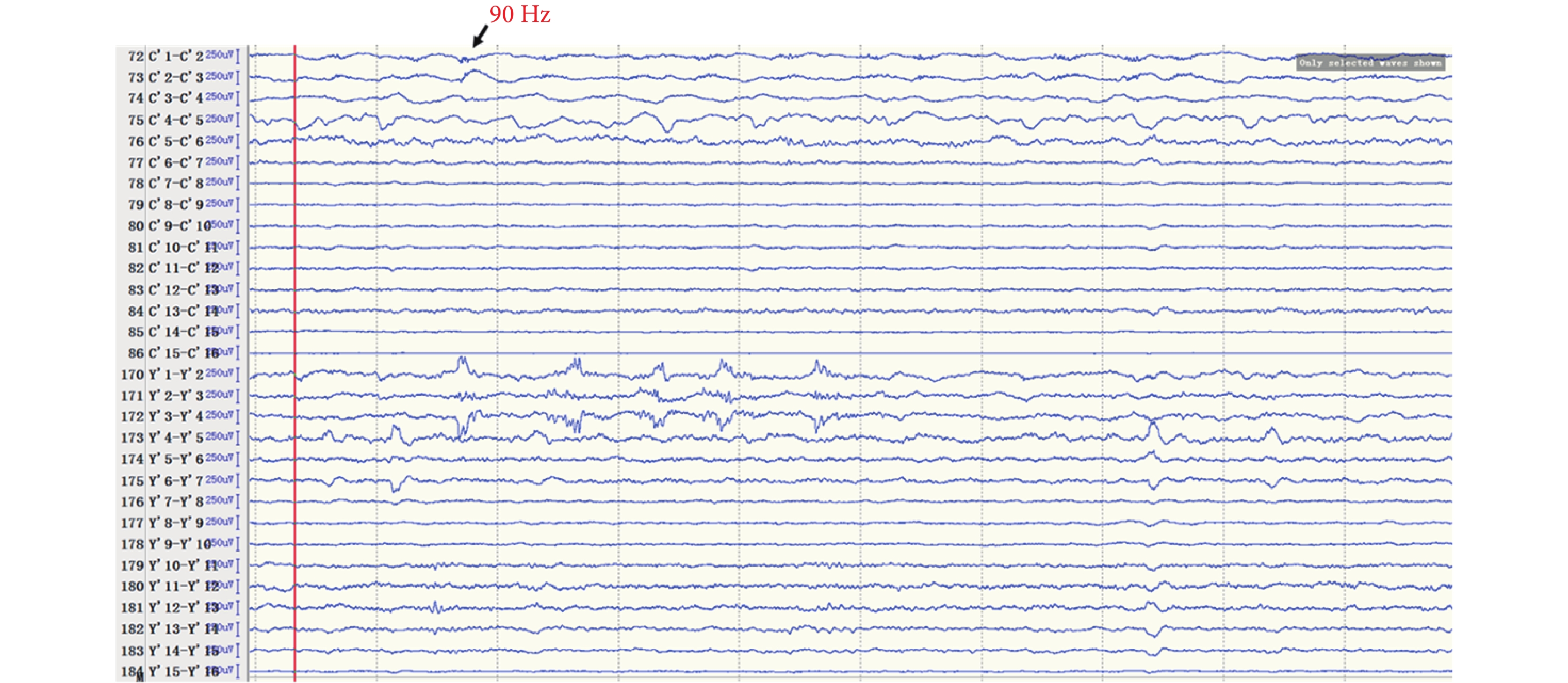 圖9
右側島后短回(C’)放電
Figure9.
Discharge in right insular lobe (C’)
圖9
右側島后短回(C’)放電
Figure9.
Discharge in right insular lobe (C’)
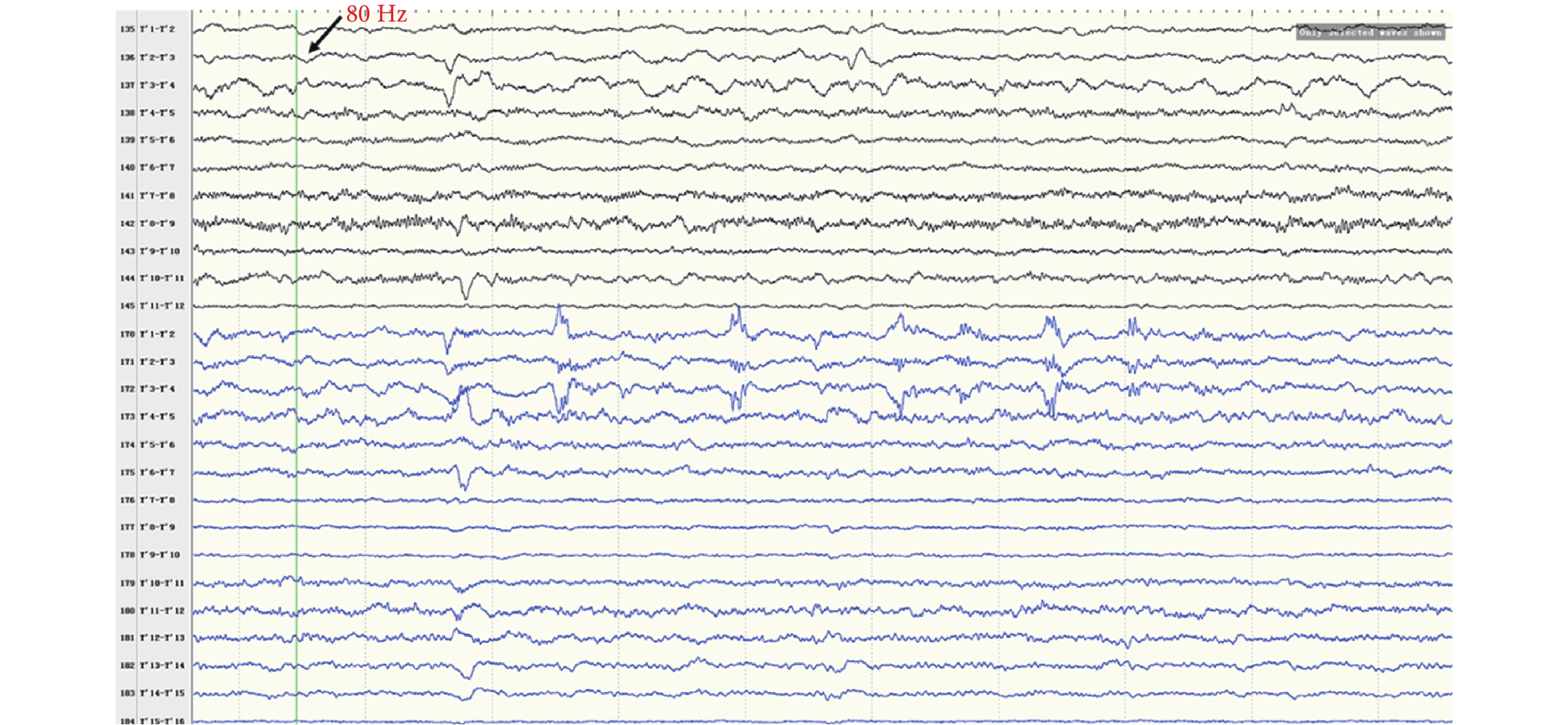 圖10
右側島后長回、顳橫回(T’)放電
Figure10.
Discharge in right insular lobe (T’)
圖10
右側島后長回、顳橫回(T’)放電
Figure10.
Discharge in right insular lobe (T’)
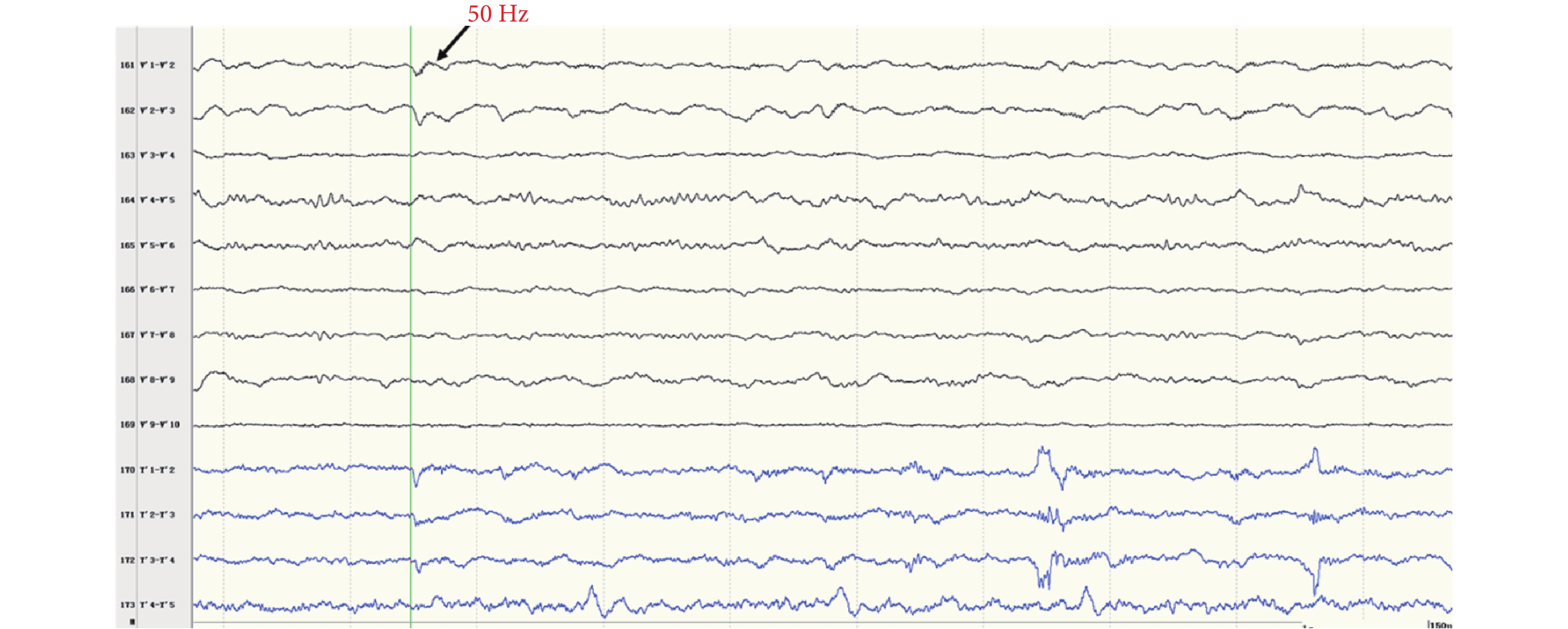 圖11
右側島頂(V’)放電
Figure11.
Discharge in right insular lobe (V’)
圖11
右側島頂(V’)放電
Figure11.
Discharge in right insular lobe (V’)
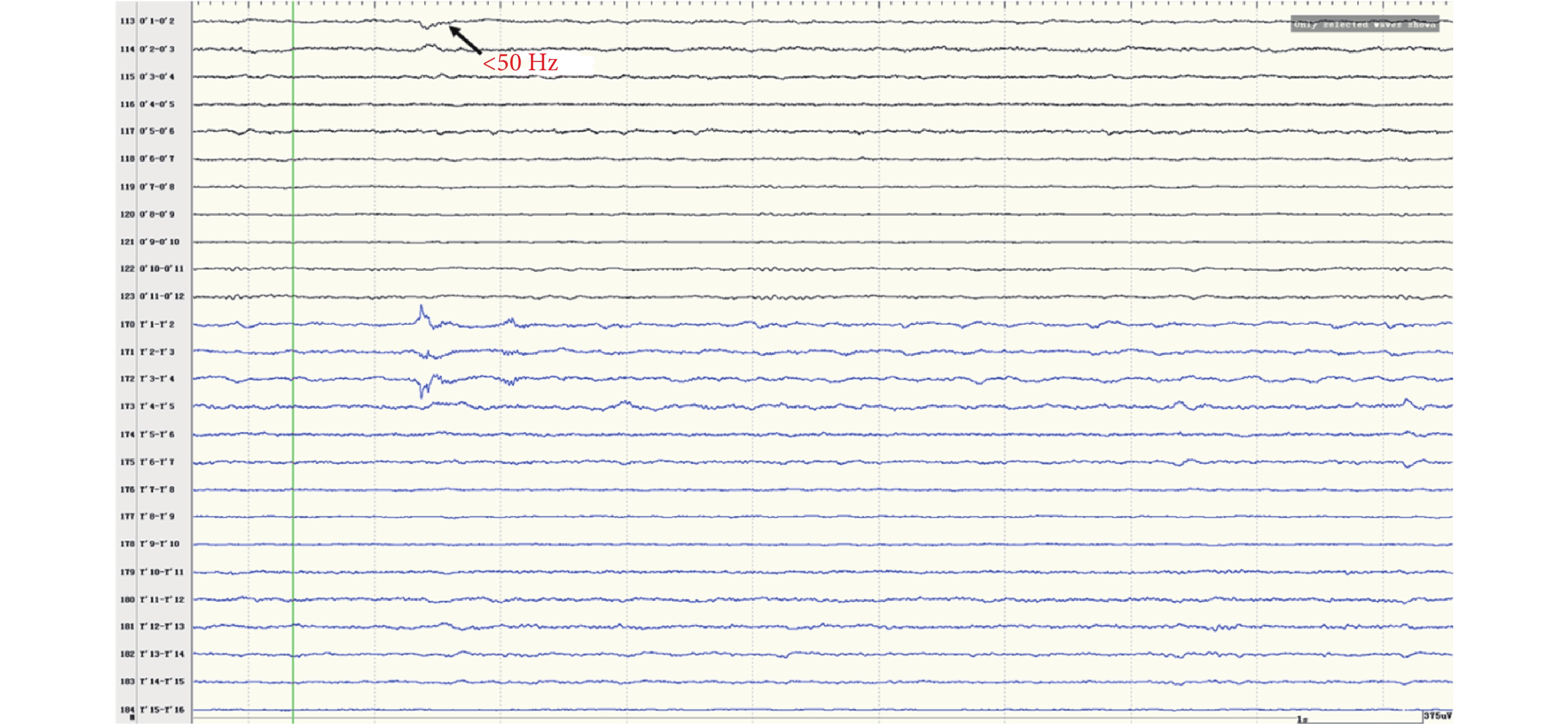 圖12
右側島前短回(O’)放電
Figure12.
Discharge in right insular lobe (O’)
圖12
右側島前短回(O’)放電
Figure12.
Discharge in right insular lobe (O’)
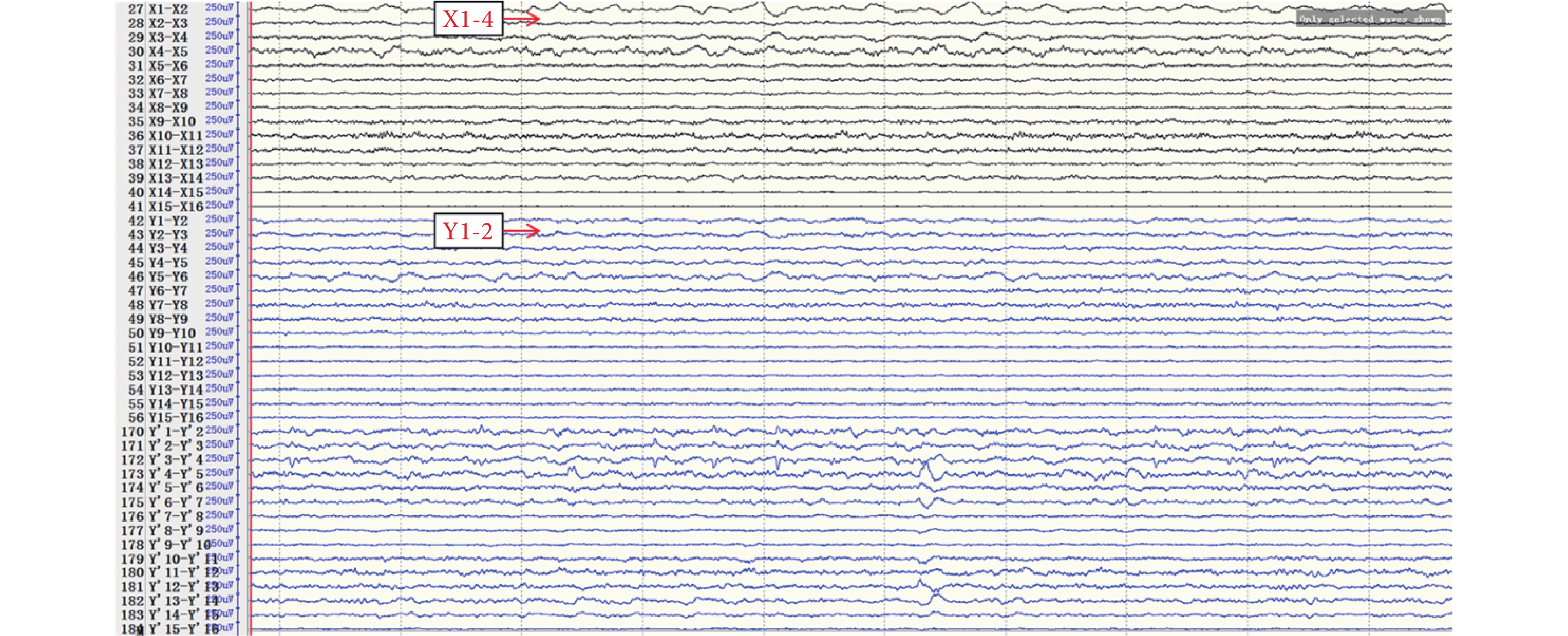 圖13
左側島葉(X、Y)放電
Figure13.
Discharge in left insular lobe (X,Y)
圖13
左側島葉(X、Y)放電
Figure13.
Discharge in left insular lobe (X,Y)
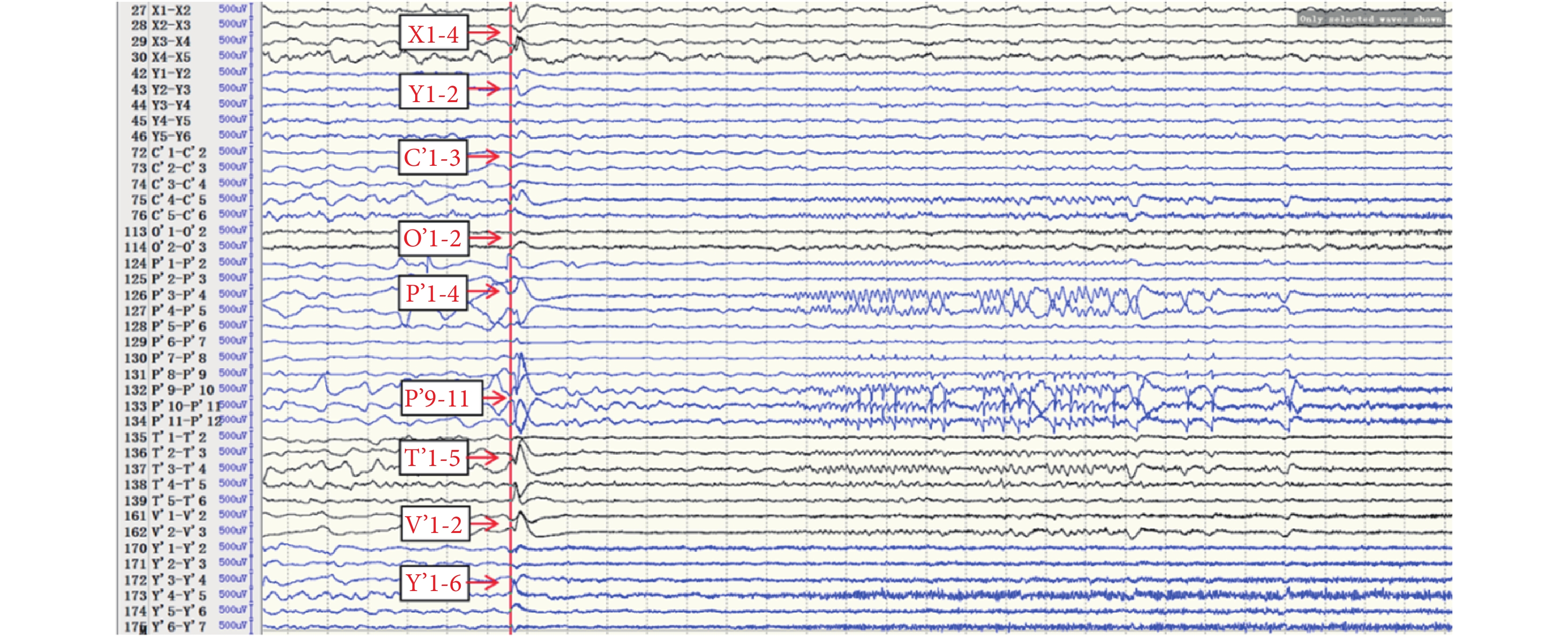
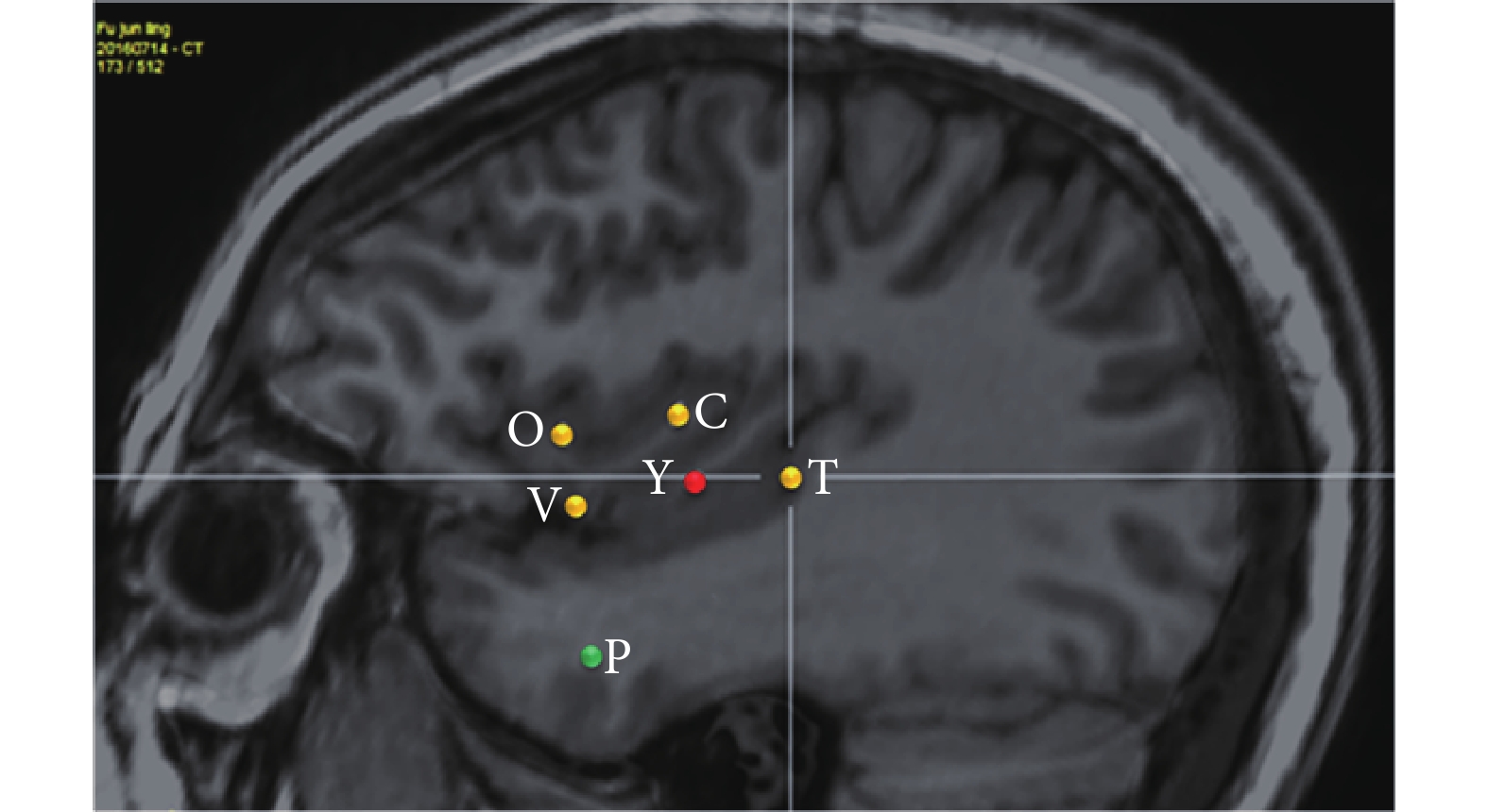
SEEG 發作期(圖 14):癥狀學刻板,同 I 期評估。EEG 發作起始區為(圖 15,紅點、黃點):Y’1-6(右側島前長回,核心),T’1-5(右側島后長回、顳橫回),C’1-3(右側島后短回),V’1-2(島頂),O’1-2(島前短回)。早期擴散區(圖 15,綠點):P’1-5、9-11(右側顳極、杏仁核);X1-4(左側島前小葉),Y1-2(左側島前長回)。經 SEEG 確定致癇區為:右側全島葉(Y’1-6,T’1-3,V’1-2,C’1-3,O’1-2),右顳顳橫回(T’4-5);右側顳極,杏仁核(P’1-5,9-11)。確定手術切除范圍包括致癇區,即發作起始區和早期擴散區所在的結構。
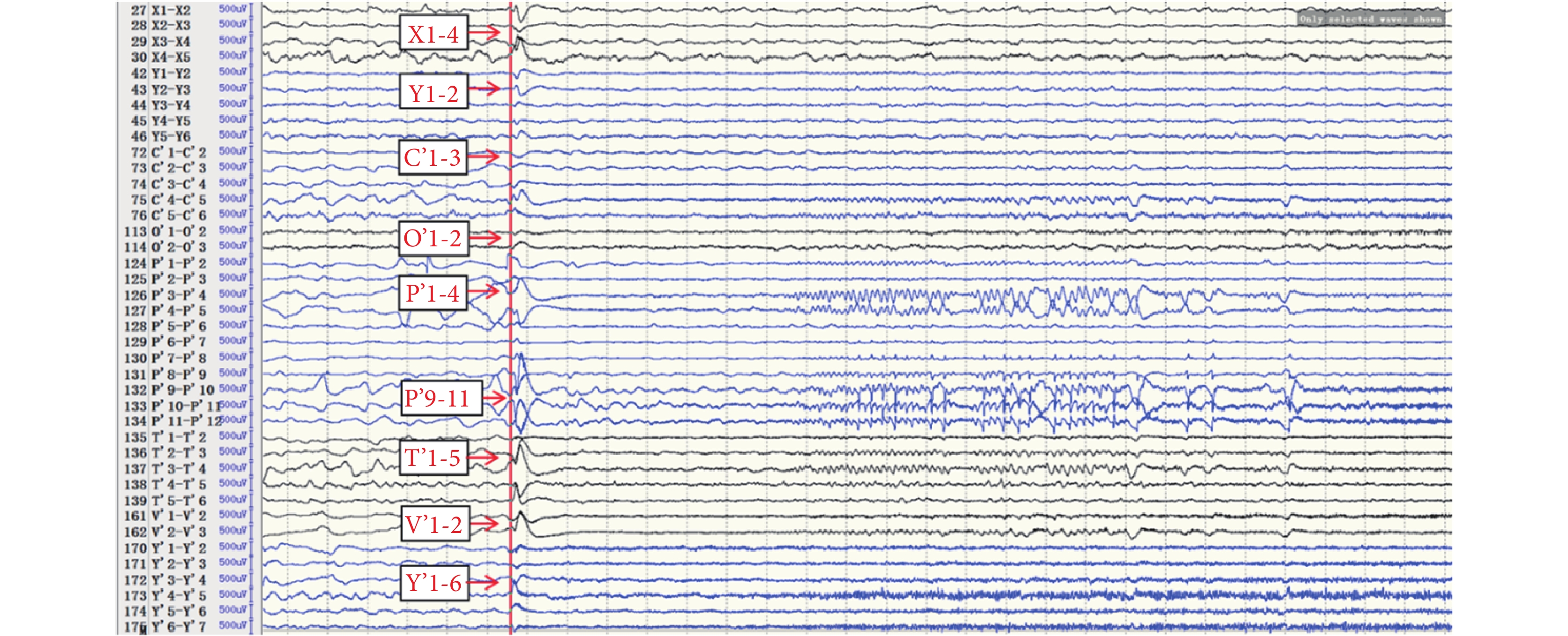 圖14
立體定向腦電圖發作期
Figure14.
SEEG apocalypse period
圖14
立體定向腦電圖發作期
Figure14.
SEEG apocalypse period
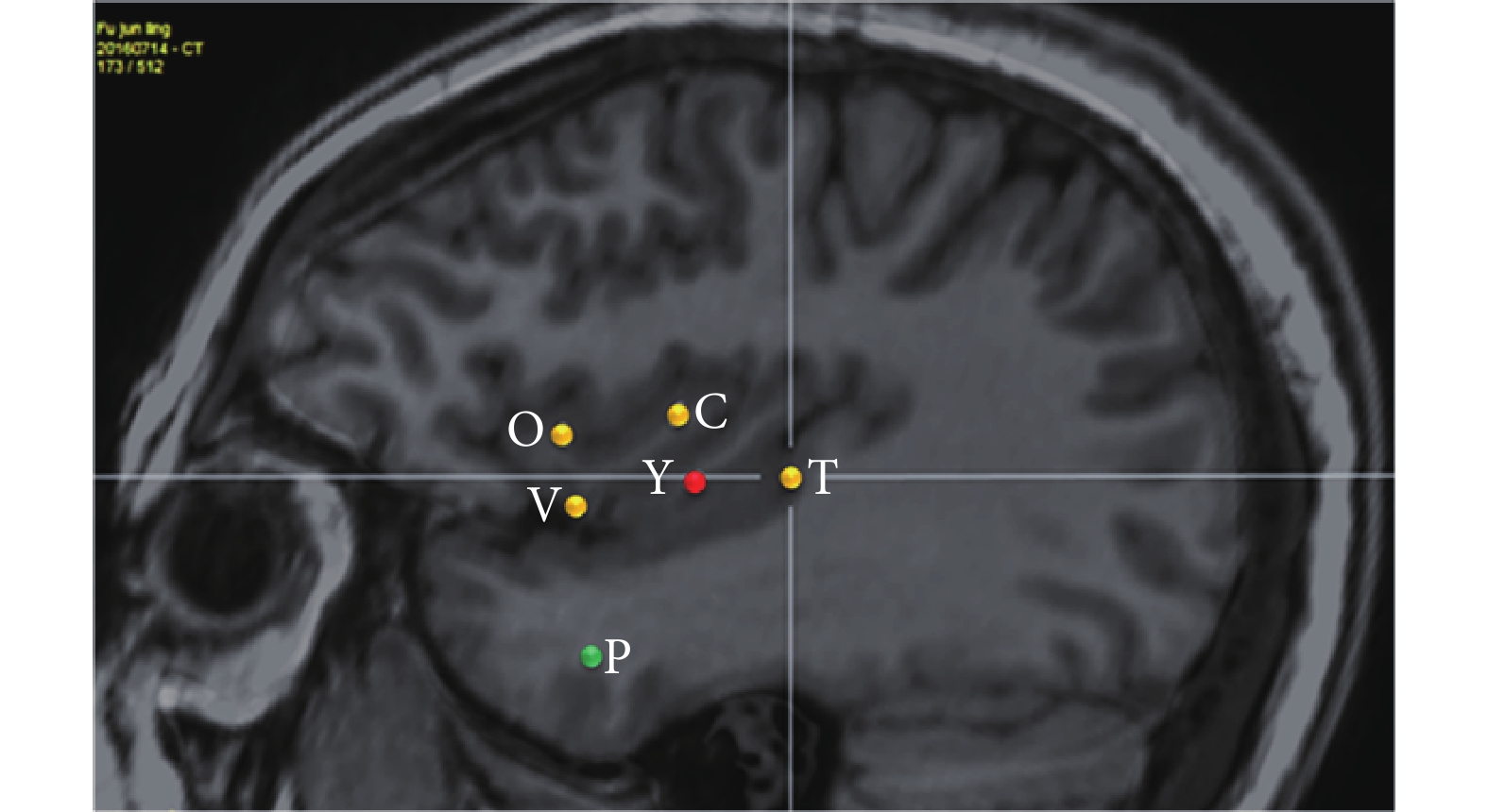 圖15
立體定向腦電圖電極觸點示意圖
Figure15.
Sketch map of SEEG Electrode
圖15
立體定向腦電圖電極觸點示意圖
Figure15.
Sketch map of SEEG Electrode
1.4 手術及隨訪
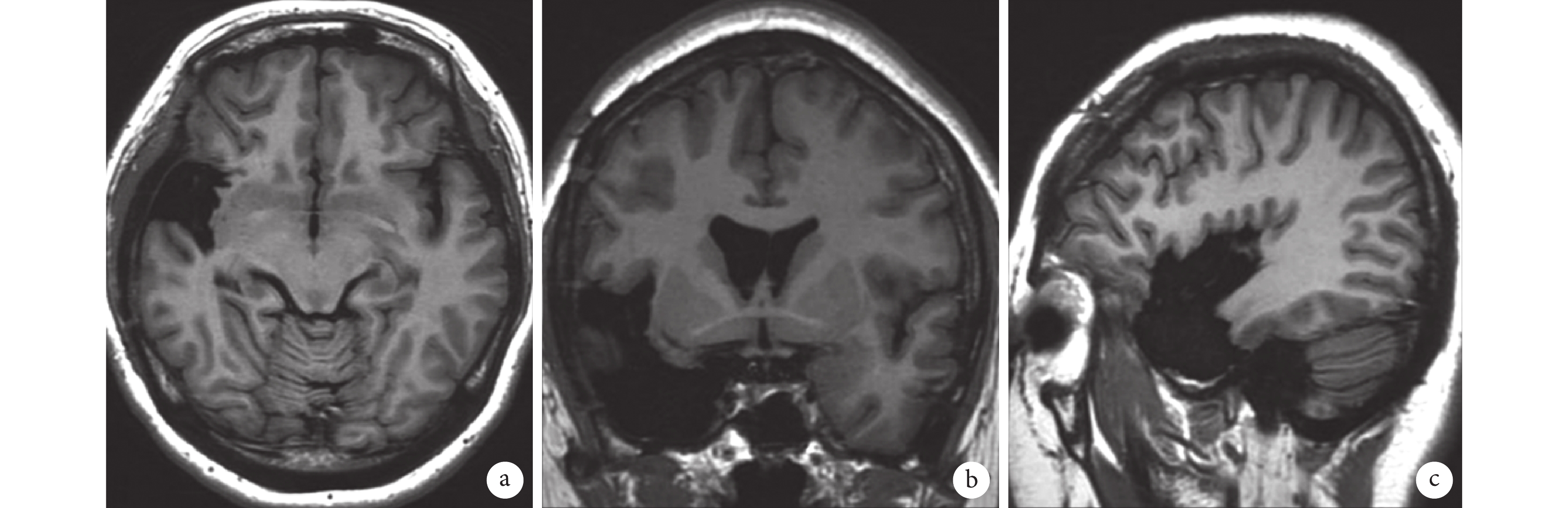
患者于 2016 年 8 月 3 日行致癇區切除術,切除范圍包括右側全島葉切除(包含前環島溝前壁),右側顳極、杏仁核,顳橫回及顳蓋。術后未出現神經功能缺失,無并發癥。術后病理為局灶性皮層發育不良(FCD Ib)。術后 MRI 見圖 16。
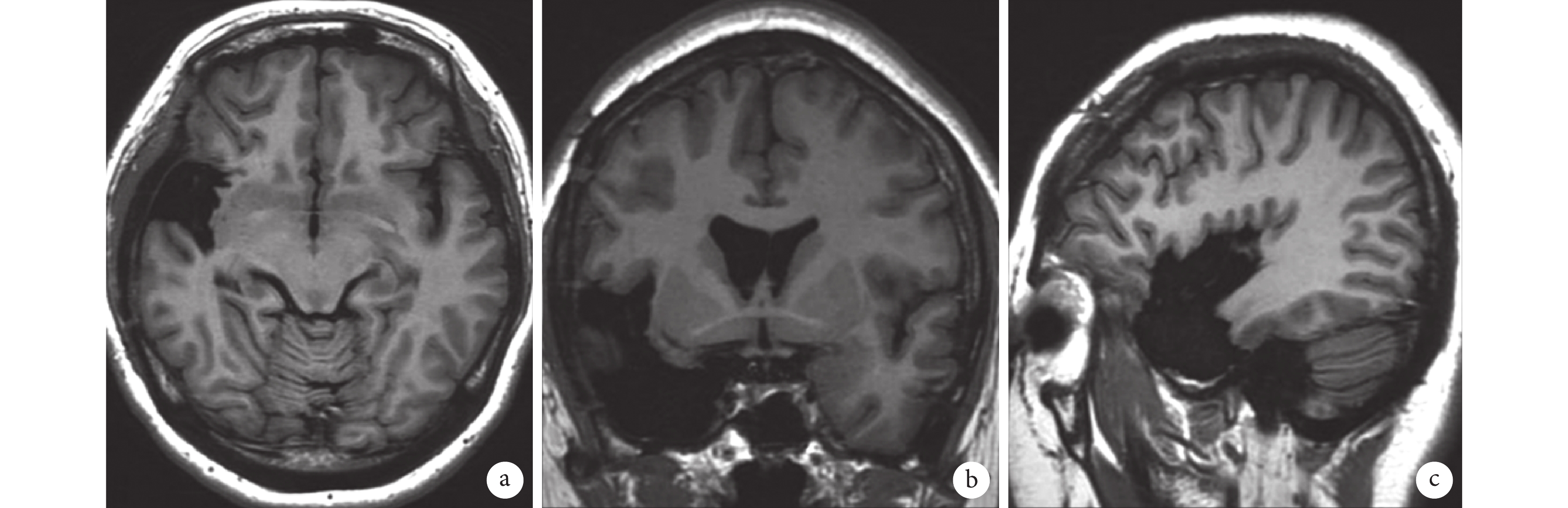 圖16
術后核磁共振
Figure16.
Post-operative MRI
圖16
術后核磁共振
Figure16.
Post-operative MRI
隨訪 2 年,每日出現 1 次先兆(胸悶、心慌),持續數秒緩解,無運動癥狀。復查 24 h VEEG 未見癲癇樣放電。仍堅持藥物治療,奧卡西平早晚各 600 mg,拉莫三嗪早晚各 100 mg。
2 討論
2.1 島葉癲癇的癥狀學
島葉癲癇的癥狀學復雜,原因在島葉的結構及島葉與其它腦區存在廣泛的纖維連系。島葉的細胞構筑從前下方向后上方分布,依次為無顆粒皮質(Agranular cortex,Ia)、乏顆粒皮質(Dysgranular cortex,Id)、顆粒皮質(Granular cortex,Ig),其纖維投射也各有不同[3, 4]。島葉前部,包括腹外側島閾、島前短回( Ventral anterior insula around the limen and the anterior short gyrus),即 Ia 及鄰近的 Id,主要與杏仁核、額下回前部、額眶區聯系。島葉后部,包括島后長回的背側部及鄰近的島中央溝(Dorsal part of the long insular gyri and the adjacent central insular sulcus,即 Ig 及鄰近的 Id,主要與額下回后部、顳葉后部、頂葉、運動前區外側皮層聯系;而島葉中部(Id)與整個額下回、額眶區,頂葉、顳葉、運動前區皮層均有聯系[5]。島葉除了有與其它皮層的纖維聯系以外,同時還有與基底節之間的纖維投射,Ig、Id 背側部投射到紋狀體的背外側部,而 Ia、Id 腹側部投射到紋狀體的腹外側部[6]。
因此,產生于島葉后部(Ig)的癥狀學,投射到背側紋狀體,可以表現為過度運動(舞蹈徐動樣動作);若向顳葉、頂葉傳導,則可表現為聽覺/前庭癥狀以及感覺先兆。而產生于島葉前部(Ia、Id-v)癲癇發作癥狀學,因投射到邊緣系統和(或)腹側紋狀體,可以表現出情感反應、植物神經癥狀、自動運動、肌張力障礙等癥狀。
FCD Ib 型的影像改變隱匿,通常被認為 MRI 陰性。因此結合間歇期放電、發作期癥狀學及功能評估檢查定位致癇區尤為重要;而發作期癥狀學的解讀則作為其中最為關鍵的一環。該患者發作期癥狀學表現為流淚、快速眨眼、手足舞蹈徐動樣動作、肌張力障礙、植物神經癥狀,高度提示島葉前部、后部均受累及蓋部為致癇網絡可能性大[7];發作期左手肌張力障礙,提示致癇區定側為右側邊緣系統可能性大。間歇期 EEG 提示右側半球慢波及癲癇樣放電。正電子發射計算機斷層顯像(PET)提示右側島葉及蓋部代謝減低。智能檢查提示致癇區在非優勢半球可能。故 SEEG 工作計劃為雙側植入,顳葉、島葉及蓋部,以右側為主。
2.2 病例回顧
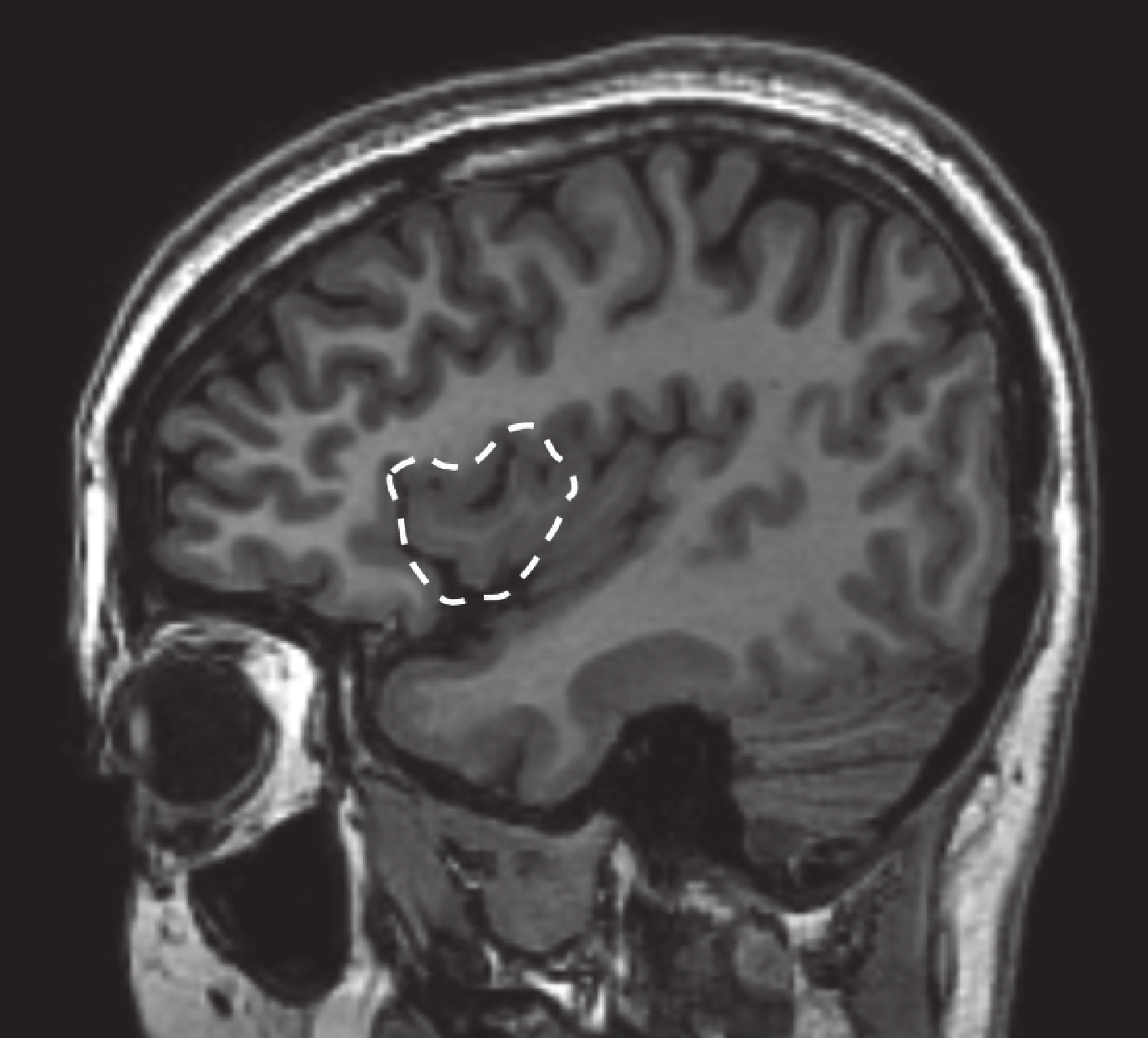
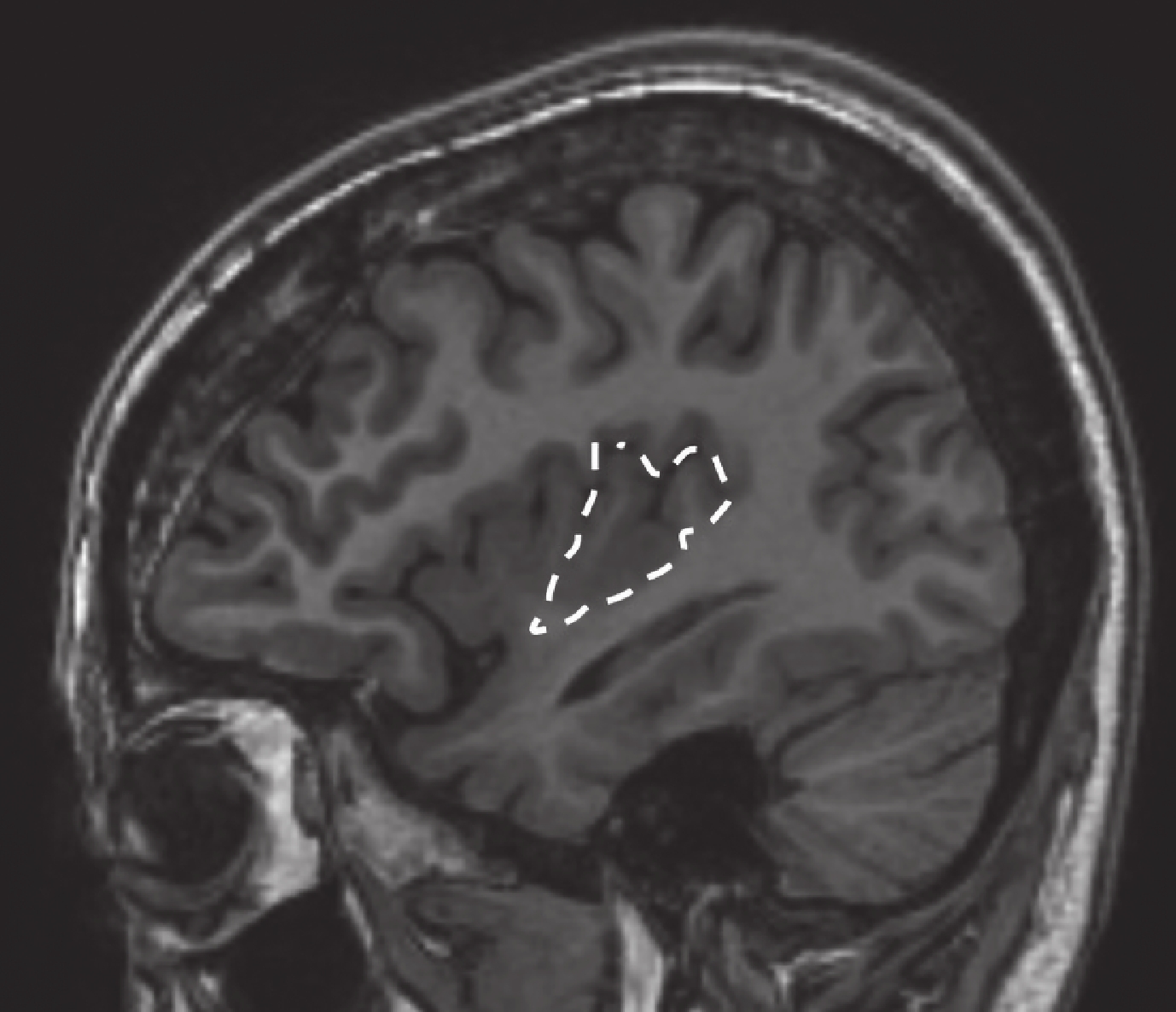
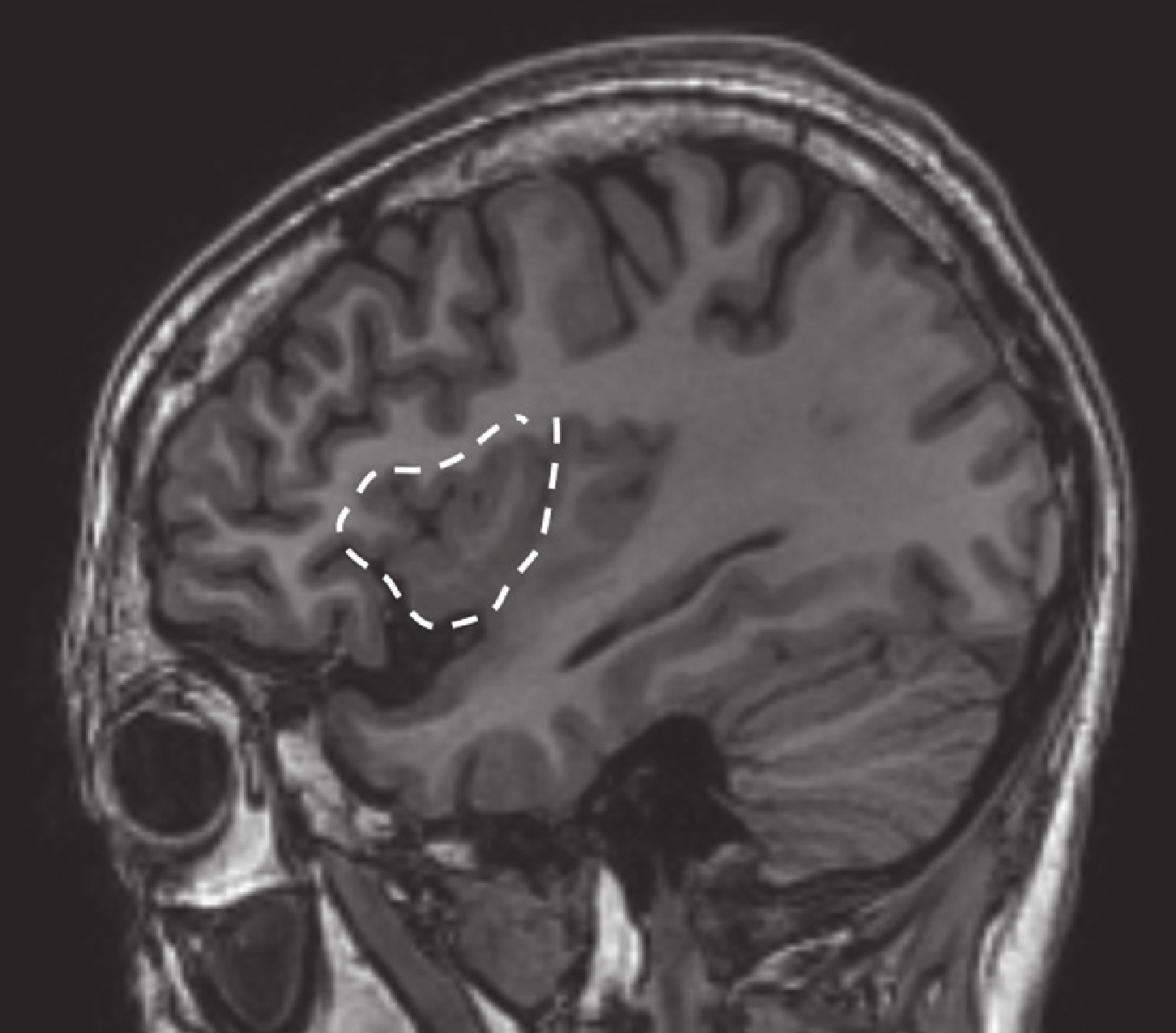
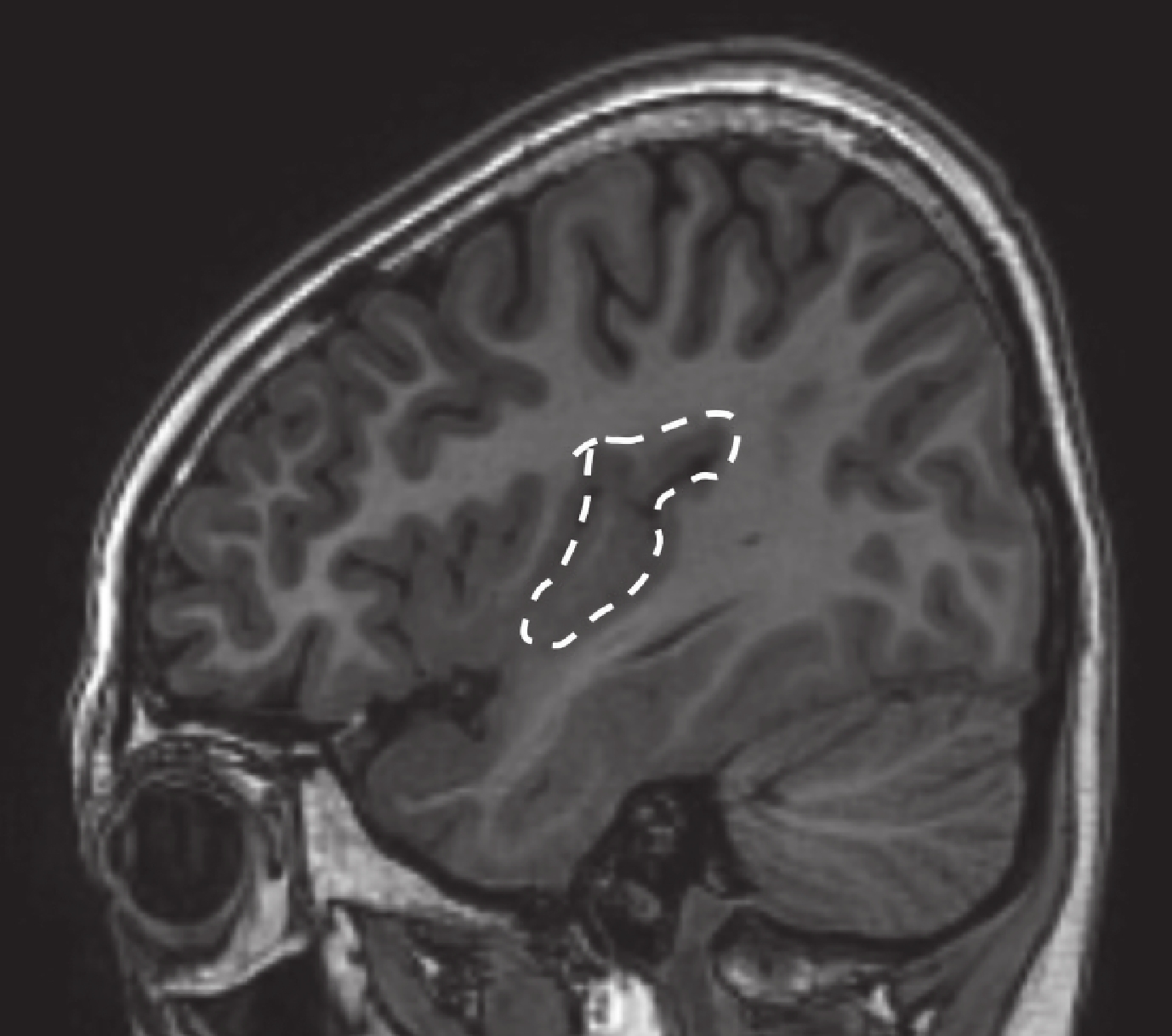
回顧總結我中心 2014–2016 年期間 240 例行 SEEG 檢查的藥物難治性癲癇,其中 5 例為發作起始區僅有島葉受累的病例,包括島前小葉者 2 例,癥狀學早期出現植物神經癥狀[8, 9];島后小葉者兩例致癇區,癥狀學演變過程中出現以手足舞蹈徐動樣動作為特征的過度運動[10];全島葉者一例(即本例)。詳見表 1、圖 17~20。
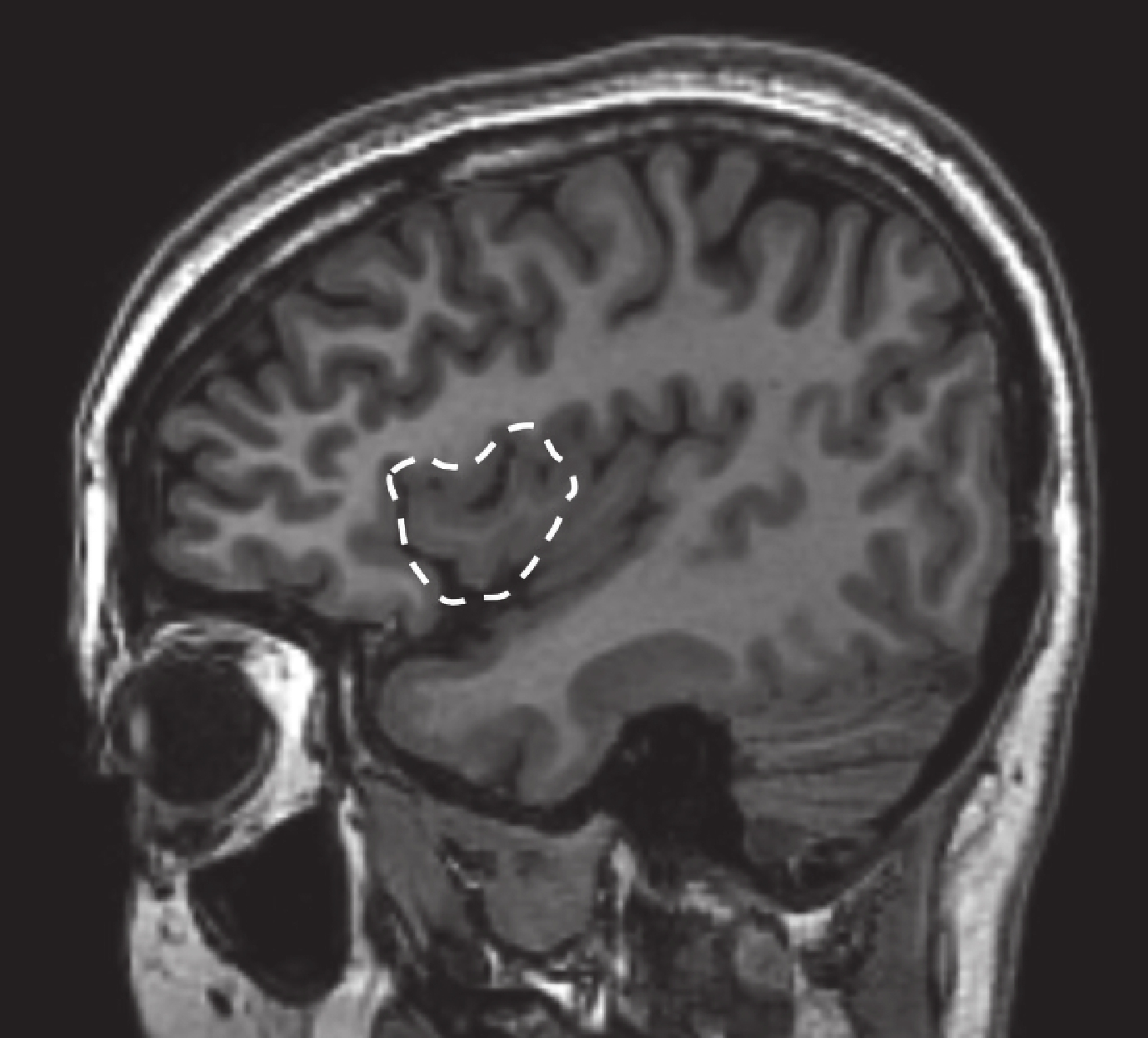 圖17
病例 1 致癇區
Figure17.
Epileptic zone of case 1
圖17
病例 1 致癇區
Figure17.
Epileptic zone of case 1
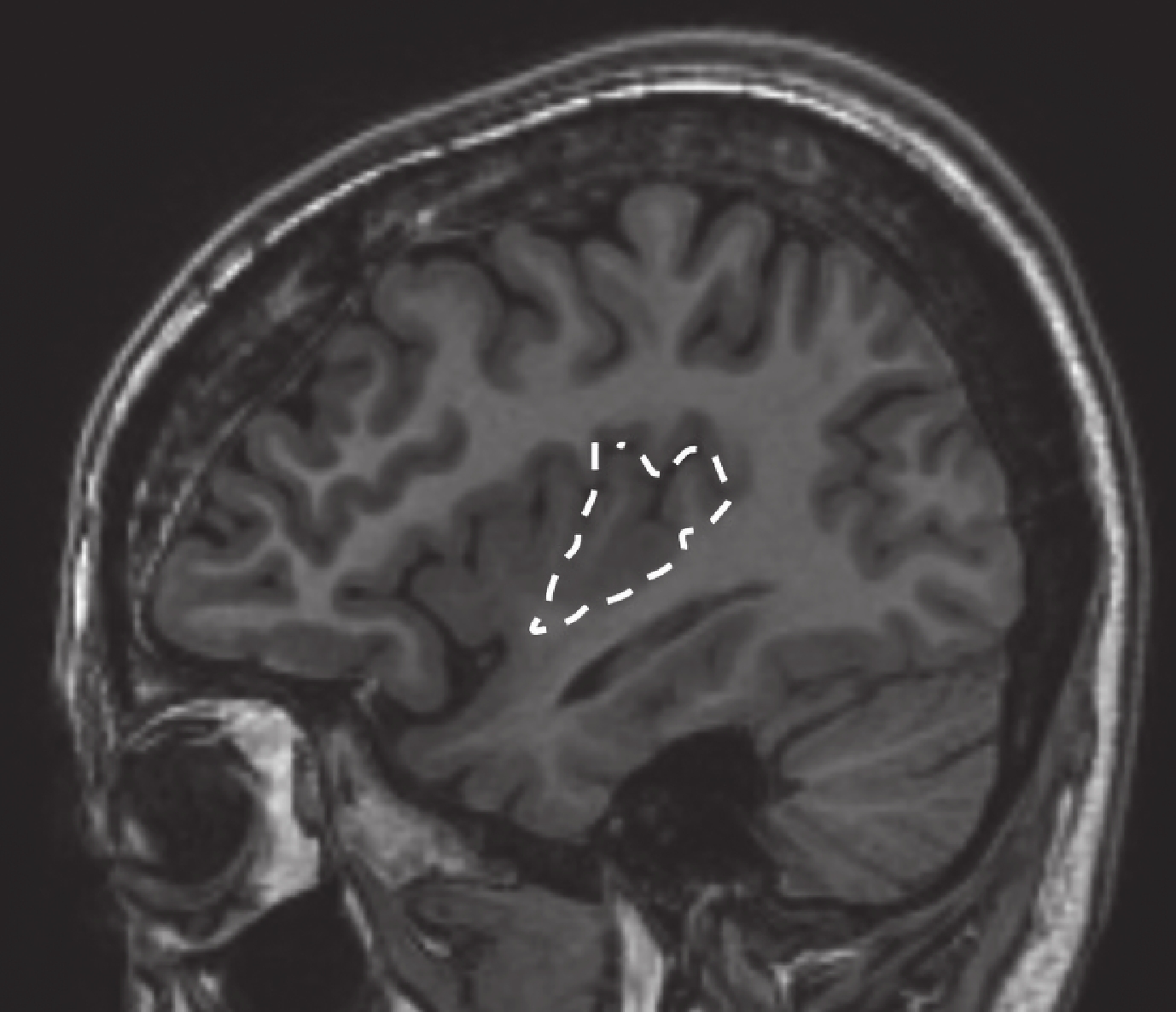 圖20
病例 4 致癇區
Figure20.
Epileptic zone of case 4
圖20
病例 4 致癇區
Figure20.
Epileptic zone of case 4
可見在島葉癲癇的癥狀學中,致癇區為島前小葉參時,通常早期出現為植物神經癥狀,可表現為心動過速和過度換氣,癥狀學演變過程中出現對側肌張力障礙等,面肌或上肢均可受累;若出現手足舞蹈徐動樣動作,則高度提示島后小葉受累。在實際臨床工作中,癲癇發作癥狀學的細致分析十分重要,往往對于致癇灶的定位有很好的提示作用。島葉癲癇表現出現的不同癥狀學,考慮與致癇區所涉及到的島葉不同的細胞構筑相關。另外,島葉中部的細胞構筑為乏顆粒皮質(Id),即由島前小葉(無顆粒皮層 Ia)向島后小葉(顆粒皮層 Ig)的過度皮層,其致癇區的癥狀學仍需進一步分析總結。
2.3 分析與治療
SEEG 記錄提示發作起始區為右側島后小葉(電極 Y’1-6),同時島前小葉(電極 T’,V’,C’,O’的小數觸點)與 Y’同步,但放電頻度及頻率均較 Y’低。島后小葉、島前小葉及與下環島溝延續的顳平面及顳蓋均在致癇區內。早期擴散區:右側顳極(P’電極小數觸點)、杏仁核(P’電極大數觸點),發作期受累與發作起始區 Y’1-6 的時間差非常小,結合 SEEG 致癇區概念,考慮顳極及杏仁核為原始受累結構,且結構上顳極及杏仁核與島葉邊緣系統為連續的腦結構[11],同時考慮到 MRI 陰性,高度懷疑病因以 FCD 可能性大,結合 PET 低代謝,最終手術切除范圍確定為發作起始區及早期擴散區,即右側全島葉切除(包含前環島溝前壁)+右側顳極、杏仁核+顳橫回及顳蓋皮層切除。間歇期左側島葉(電極 X、Y)少量放電,且與 Y’同步,考慮為擴散機制,其放電頻度及頻率均較右側島后小葉(Y’、T’)明顯降低;發作期左側島葉(電極 X、Y 少數觸點)也受累較早,但考慮為右側島后小葉起始后迅速擴散到左側島葉,故不作為切除范圍。癥狀學為雙側島葉前、后部分及右側顳極、杏仁核激動后出現。
患者發作癥狀學:植物神經癥狀(胸悶、流淚、心率增快,植物神經癥狀),喉部不適感均證實為島葉參與,肌張力障礙為島葉前部受累表現,發熱感及手足舞蹈徐動癥為島葉后部參與致癇區;快速眨眼,可能為顳葉蓋部受累所致。該患者發作癥狀學符合島葉前部、后部及顳葉蓋部共同參與致癇區的結果。
綜上,島葉癲癇發作期的癲癇樣放電活動往往雙側島葉快速傳導。該患者 SEEG 可見發作起始時左側島葉與右側同時出現發作期 EEG 演變,但結合左側島葉在間歇期放電頻率及頻度均低于右側,故認為由右側島葉快速向左側擴散所致。因此,SEEG 間歇期放電頻率及頻度分析對發作起始區的判斷同發作期 EEG 分析同樣重要。切除范圍的制定還需結合病因、SEEG 發作期早期擴散區、影像學改變以及連續的腦結構等因素綜合考慮。
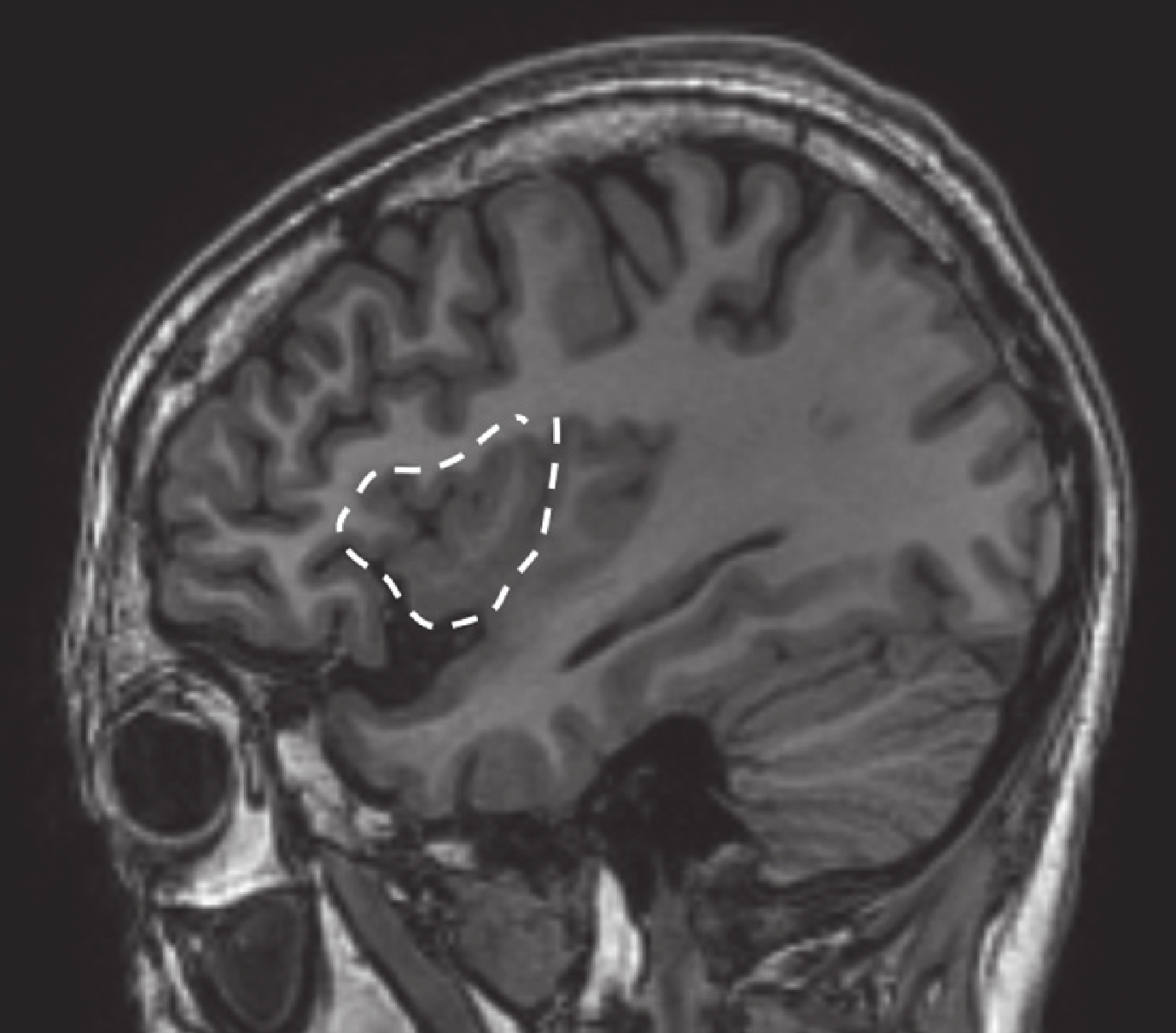 圖18
病例 2 致癇區
Figure18.
Epileptic zone of case 2
圖18
病例 2 致癇區
Figure18.
Epileptic zone of case 2
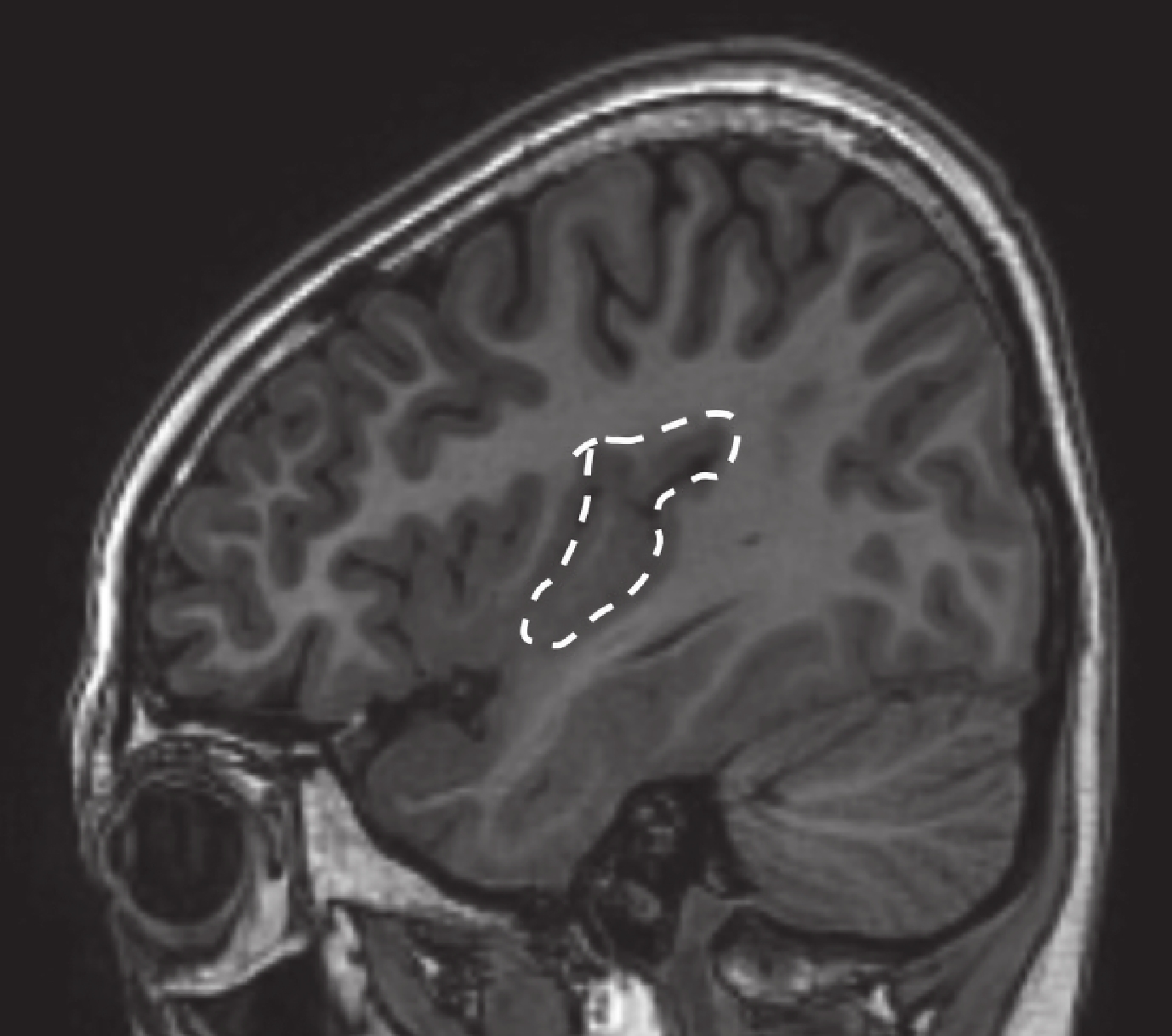 圖19
病例 3 致癇區
Figure19.
Epileptic zone of case 3
圖19
病例 3 致癇區
Figure19.
Epileptic zone of case 3
島葉為人腦的五大腦葉之一,是唯一被其他腦葉覆蓋在腦組織深部的皮質部分,與邊緣結構一同組成邊緣系統,對人的記憶、學習和情感起著至關重要的作用。島葉與相鄰的腦組織有著復雜的纖維聯系,島葉癲癇的癥狀復雜多樣,被稱為偉大的模仿者(the great mimicker)。島葉癲癇的發作表現,依據癥狀學分類[1],可以表現為運動系統、感覺系統、植物神經系統等單一或多種癥狀,如:腹部先兆、軀體感覺、冷熱感、心率改變,自動運動,復雜運動/舞蹈徐動樣動作,姿勢性強直等。I 型局灶性皮質發育不良(Focal cortical dysplasia,FCD)的 MRI 改變隱匿,常被誤診為核磁共振(MRI)陰性[2]。在評估 MRI 陰性病例時,癥狀學分析尤為重要。現報道一例通過立體定向腦電圖(SEEG)確診為島葉癲癇,術后病理證實為 FCD Ib 型的病例來初步探討癥狀學,并行文獻復習,為相關疾病的診斷治療提供一定參考。
1 病例介紹
1.1 一般情況
患者 女,32 歲,右利手。于 2016 年 4 月 17 日因“發作性意識不清 19 年”于廣東三九腦科醫院就診。患者 13 歲癲癇發作,表現為 1 次全身強直陣攣性發作(GTCS)。15 歲再次發作,表現為自覺雙眼發熱、流淚,喉部不適,繼之意識模糊,四肢、軀干擺動,口角抽搐,持續十余秒緩解;每日發作約 10 次。無癲癇持續狀態史。5、7 歲時各有一次頭部外傷史,無意識障礙。其余個人史、家族史無特殊。起病后曾服用丙戊酸鈉、卡馬西平、拉莫三嗪、托吡酯、左乙拉西坦、奧卡西平、加巴噴丁、苯巴比妥、氯硝西泮、唑尼沙胺等多種藥物,治療無效,入院時服用奧卡西平早晚各 300 mg,拉莫三嗪早晚各 75 mg,加巴噴丁早晚各 300 mg。神經系統查體未見明確定位體征。初步診斷為藥物難治性癲癇,進行系統的術前定位評估。
1.2 I 期評估資料
長程視頻腦電圖(VEEG)記錄到發作間歇期:右半球慢波增多(δ-θ 范圍);右半球癲癇樣放電,以右顳區著(圖 1)。發作期癥狀學:先兆(雙眼發熱、流淚、喉部不適)→快速眨眼→手足舞蹈徐動癥→肌張力障礙(面肌、左手)→植物神經癥狀(心動過速),見圖 2;EEG 無明確側向性(圖 3)。腦 MRI(1.5T,T2flair,3 mm/0 mm)未見明確異常(圖 4)。18-氟代脫氧葡萄糖正電子多功能核素斷層掃描(18FDG-PET-CT)見右側顳葉內側、島葉稍低代謝(圖 5)。韋氏智能檢查:全智商/語言/操作/記憶:83/79/90/80。電腦視野檢查正常。診斷為:局灶性癲癇,右側島葉、蓋部可能性大;癥狀學為先兆(雙眼發熱,流淚,喉部不適)→快速眨眼→手足舞蹈徐動癥→肌張力障礙(面肌,左手)→植物神經癥狀(心動過速);病因以 FCD 可能性大。經過我院癲癇中心多學科討論后,建議 SEEG 雙側植入,覆蓋島葉、蓋部、顳葉、額眶區檢測。SEEG 植入方案見圖 6。
 圖1
視頻腦電圖間歇期
Figure1.
Intermittent period of VEEG
圖1
視頻腦電圖間歇期
Figure1.
Intermittent period of VEEG
 圖2
發作期癥狀學
Figure2.
Semeiology in apocalypse period
圖2
發作期癥狀學
Figure2.
Semeiology in apocalypse period
 圖3
發作期腦電圖
Figure3.
EEG in apocalypse period
圖3
發作期腦電圖
Figure3.
EEG in apocalypse period
 圖4
核磁共振(T2flair)冠狀位
Figure4.
MRI(T2flair)of coronal position
圖4
核磁共振(T2flair)冠狀位
Figure4.
MRI(T2flair)of coronal position
 圖5
正電子多功能核素斷層掃描冠狀位
Figure5.
PET of coronal position
圖5
正電子多功能核素斷層掃描冠狀位
Figure5.
PET of coronal position
 圖6
立體定向腦電圖設計方案
Figure6.
Proposal of SEEG
圖6
立體定向腦電圖設計方案
Figure6.
Proposal of SEEG
1.3 II 期評估資料
SEEG 間歇期放電,分布在右側島葉:島頂(V’1-2)、島前短回(O’1-3)、島后短回(C’1-3),島前長回(Y’1-6)、島后長回(T’1-3);右側顳橫回(T’4-5),見圖 7。
 圖7
立體定向腦電圖間歇期癲癇樣放電
Figure7.
Epileptic discharge in SEEG intermittent period
圖7
立體定向腦電圖間歇期癲癇樣放電
Figure7.
Epileptic discharge in SEEG intermittent period
間歇期高頻放電分布情況:第一組:右側島前長回(Y’1-6),最高頻率 100 Hz(圖 8)。右側島后短回(C’1-3),最高頻率 90 Hz(圖 9);與右側島前長回(Y’1-6)同步。右側島后長回(T’1-3)、顳橫回(T’4-5),最高頻率 80 Hz(圖 10);與右側島前長回(Y’1-6)同步。右側島頂(V’1-2),最高頻率 50 Hz(圖 11);與右側島前長回(Y’1-6)同步。右側島前短回(O’1-3),<50 Hz(圖 12);與右側島前長回(Y’1-6)同步。第二組:左側島葉(X1-4、Y1-2)少量放電(圖 13),與右側島前長回(Y’1-6)同步。
 圖8
右側島前長回(Y’)放電
Figure8.
Discharge in right insular lobe (Y’)
圖8
右側島前長回(Y’)放電
Figure8.
Discharge in right insular lobe (Y’)
 圖9
右側島后短回(C’)放電
Figure9.
Discharge in right insular lobe (C’)
圖9
右側島后短回(C’)放電
Figure9.
Discharge in right insular lobe (C’)
 圖10
右側島后長回、顳橫回(T’)放電
Figure10.
Discharge in right insular lobe (T’)
圖10
右側島后長回、顳橫回(T’)放電
Figure10.
Discharge in right insular lobe (T’)
 圖11
右側島頂(V’)放電
Figure11.
Discharge in right insular lobe (V’)
圖11
右側島頂(V’)放電
Figure11.
Discharge in right insular lobe (V’)
 圖12
右側島前短回(O’)放電
Figure12.
Discharge in right insular lobe (O’)
圖12
右側島前短回(O’)放電
Figure12.
Discharge in right insular lobe (O’)
 圖13
左側島葉(X、Y)放電
Figure13.
Discharge in left insular lobe (X,Y)
圖13
左側島葉(X、Y)放電
Figure13.
Discharge in left insular lobe (X,Y)
SEEG 發作期(圖 14):癥狀學刻板,同 I 期評估。EEG 發作起始區為(圖 15,紅點、黃點):Y’1-6(右側島前長回,核心),T’1-5(右側島后長回、顳橫回),C’1-3(右側島后短回),V’1-2(島頂),O’1-2(島前短回)。早期擴散區(圖 15,綠點):P’1-5、9-11(右側顳極、杏仁核);X1-4(左側島前小葉),Y1-2(左側島前長回)。經 SEEG 確定致癇區為:右側全島葉(Y’1-6,T’1-3,V’1-2,C’1-3,O’1-2),右顳顳橫回(T’4-5);右側顳極,杏仁核(P’1-5,9-11)。確定手術切除范圍包括致癇區,即發作起始區和早期擴散區所在的結構。
 圖14
立體定向腦電圖發作期
Figure14.
SEEG apocalypse period
圖14
立體定向腦電圖發作期
Figure14.
SEEG apocalypse period
 圖15
立體定向腦電圖電極觸點示意圖
Figure15.
Sketch map of SEEG Electrode
圖15
立體定向腦電圖電極觸點示意圖
Figure15.
Sketch map of SEEG Electrode
1.4 手術及隨訪
患者于 2016 年 8 月 3 日行致癇區切除術,切除范圍包括右側全島葉切除(包含前環島溝前壁),右側顳極、杏仁核,顳橫回及顳蓋。術后未出現神經功能缺失,無并發癥。術后病理為局灶性皮層發育不良(FCD Ib)。術后 MRI 見圖 16。
 圖16
術后核磁共振
Figure16.
Post-operative MRI
圖16
術后核磁共振
Figure16.
Post-operative MRI
隨訪 2 年,每日出現 1 次先兆(胸悶、心慌),持續數秒緩解,無運動癥狀。復查 24 h VEEG 未見癲癇樣放電。仍堅持藥物治療,奧卡西平早晚各 600 mg,拉莫三嗪早晚各 100 mg。
2 討論
2.1 島葉癲癇的癥狀學
島葉癲癇的癥狀學復雜,原因在島葉的結構及島葉與其它腦區存在廣泛的纖維連系。島葉的細胞構筑從前下方向后上方分布,依次為無顆粒皮質(Agranular cortex,Ia)、乏顆粒皮質(Dysgranular cortex,Id)、顆粒皮質(Granular cortex,Ig),其纖維投射也各有不同[3, 4]。島葉前部,包括腹外側島閾、島前短回( Ventral anterior insula around the limen and the anterior short gyrus),即 Ia 及鄰近的 Id,主要與杏仁核、額下回前部、額眶區聯系。島葉后部,包括島后長回的背側部及鄰近的島中央溝(Dorsal part of the long insular gyri and the adjacent central insular sulcus,即 Ig 及鄰近的 Id,主要與額下回后部、顳葉后部、頂葉、運動前區外側皮層聯系;而島葉中部(Id)與整個額下回、額眶區,頂葉、顳葉、運動前區皮層均有聯系[5]。島葉除了有與其它皮層的纖維聯系以外,同時還有與基底節之間的纖維投射,Ig、Id 背側部投射到紋狀體的背外側部,而 Ia、Id 腹側部投射到紋狀體的腹外側部[6]。
因此,產生于島葉后部(Ig)的癥狀學,投射到背側紋狀體,可以表現為過度運動(舞蹈徐動樣動作);若向顳葉、頂葉傳導,則可表現為聽覺/前庭癥狀以及感覺先兆。而產生于島葉前部(Ia、Id-v)癲癇發作癥狀學,因投射到邊緣系統和(或)腹側紋狀體,可以表現出情感反應、植物神經癥狀、自動運動、肌張力障礙等癥狀。
FCD Ib 型的影像改變隱匿,通常被認為 MRI 陰性。因此結合間歇期放電、發作期癥狀學及功能評估檢查定位致癇區尤為重要;而發作期癥狀學的解讀則作為其中最為關鍵的一環。該患者發作期癥狀學表現為流淚、快速眨眼、手足舞蹈徐動樣動作、肌張力障礙、植物神經癥狀,高度提示島葉前部、后部均受累及蓋部為致癇網絡可能性大[7];發作期左手肌張力障礙,提示致癇區定側為右側邊緣系統可能性大。間歇期 EEG 提示右側半球慢波及癲癇樣放電。正電子發射計算機斷層顯像(PET)提示右側島葉及蓋部代謝減低。智能檢查提示致癇區在非優勢半球可能。故 SEEG 工作計劃為雙側植入,顳葉、島葉及蓋部,以右側為主。
2.2 病例回顧
回顧總結我中心 2014–2016 年期間 240 例行 SEEG 檢查的藥物難治性癲癇,其中 5 例為發作起始區僅有島葉受累的病例,包括島前小葉者 2 例,癥狀學早期出現植物神經癥狀[8, 9];島后小葉者兩例致癇區,癥狀學演變過程中出現以手足舞蹈徐動樣動作為特征的過度運動[10];全島葉者一例(即本例)。詳見表 1、圖 17~20。
 圖17
病例 1 致癇區
Figure17.
Epileptic zone of case 1
圖17
病例 1 致癇區
Figure17.
Epileptic zone of case 1
 圖20
病例 4 致癇區
Figure20.
Epileptic zone of case 4
圖20
病例 4 致癇區
Figure20.
Epileptic zone of case 4
可見在島葉癲癇的癥狀學中,致癇區為島前小葉參時,通常早期出現為植物神經癥狀,可表現為心動過速和過度換氣,癥狀學演變過程中出現對側肌張力障礙等,面肌或上肢均可受累;若出現手足舞蹈徐動樣動作,則高度提示島后小葉受累。在實際臨床工作中,癲癇發作癥狀學的細致分析十分重要,往往對于致癇灶的定位有很好的提示作用。島葉癲癇表現出現的不同癥狀學,考慮與致癇區所涉及到的島葉不同的細胞構筑相關。另外,島葉中部的細胞構筑為乏顆粒皮質(Id),即由島前小葉(無顆粒皮層 Ia)向島后小葉(顆粒皮層 Ig)的過度皮層,其致癇區的癥狀學仍需進一步分析總結。
2.3 分析與治療
SEEG 記錄提示發作起始區為右側島后小葉(電極 Y’1-6),同時島前小葉(電極 T’,V’,C’,O’的小數觸點)與 Y’同步,但放電頻度及頻率均較 Y’低。島后小葉、島前小葉及與下環島溝延續的顳平面及顳蓋均在致癇區內。早期擴散區:右側顳極(P’電極小數觸點)、杏仁核(P’電極大數觸點),發作期受累與發作起始區 Y’1-6 的時間差非常小,結合 SEEG 致癇區概念,考慮顳極及杏仁核為原始受累結構,且結構上顳極及杏仁核與島葉邊緣系統為連續的腦結構[11],同時考慮到 MRI 陰性,高度懷疑病因以 FCD 可能性大,結合 PET 低代謝,最終手術切除范圍確定為發作起始區及早期擴散區,即右側全島葉切除(包含前環島溝前壁)+右側顳極、杏仁核+顳橫回及顳蓋皮層切除。間歇期左側島葉(電極 X、Y)少量放電,且與 Y’同步,考慮為擴散機制,其放電頻度及頻率均較右側島后小葉(Y’、T’)明顯降低;發作期左側島葉(電極 X、Y 少數觸點)也受累較早,但考慮為右側島后小葉起始后迅速擴散到左側島葉,故不作為切除范圍。癥狀學為雙側島葉前、后部分及右側顳極、杏仁核激動后出現。
患者發作癥狀學:植物神經癥狀(胸悶、流淚、心率增快,植物神經癥狀),喉部不適感均證實為島葉參與,肌張力障礙為島葉前部受累表現,發熱感及手足舞蹈徐動癥為島葉后部參與致癇區;快速眨眼,可能為顳葉蓋部受累所致。該患者發作癥狀學符合島葉前部、后部及顳葉蓋部共同參與致癇區的結果。
綜上,島葉癲癇發作期的癲癇樣放電活動往往雙側島葉快速傳導。該患者 SEEG 可見發作起始時左側島葉與右側同時出現發作期 EEG 演變,但結合左側島葉在間歇期放電頻率及頻度均低于右側,故認為由右側島葉快速向左側擴散所致。因此,SEEG 間歇期放電頻率及頻度分析對發作起始區的判斷同發作期 EEG 分析同樣重要。切除范圍的制定還需結合病因、SEEG 發作期早期擴散區、影像學改變以及連續的腦結構等因素綜合考慮。
 圖18
病例 2 致癇區
Figure18.
Epileptic zone of case 2
圖18
病例 2 致癇區
Figure18.
Epileptic zone of case 2
 圖19
病例 3 致癇區
Figure19.
Epileptic zone of case 3
圖19
病例 3 致癇區
Figure19.
Epileptic zone of case 3